Vaginale bloedingen na de menopauze, ook wel postmenopauzaal bloedverlies genoemd, verwijzen naar elke vorm van bloedverlies uit de vagina die optreedt nadat een vrouw minstens een jaar geen menstruatie meer heeft gehad. De menopauze markeert het einde van de vruchtbare periode, meestal rond de leeftijd van vijftig jaar, en na deze fase produceert het lichaam minder oestrogeen, wat leidt tot veranderingen in het voortplantingssysteem. Dit bloedverlies kan variëren van lichte spotting tot zwaarder bloedverlies en kan gepaard gaan met andere symptomen zoals buikpijn, jeuk of ongemak in de vagina. Het is een symptoom dat serieus genomen moet worden, omdat het in de meeste gevallen onschuldig is, maar soms wijst op onderliggende gezondheidsproblemen, waaronder ernstige aandoeningen zoals kanker. Volgens medische bronnen komt dit voor bij ongeveer tien procent van de vrouwen na de menopauze, en het kan eenmalig zijn of herhaaldelijk optreden.

Welke oorzaken liggen ten grondslag aan vaginale bloedingen na de menopauze?
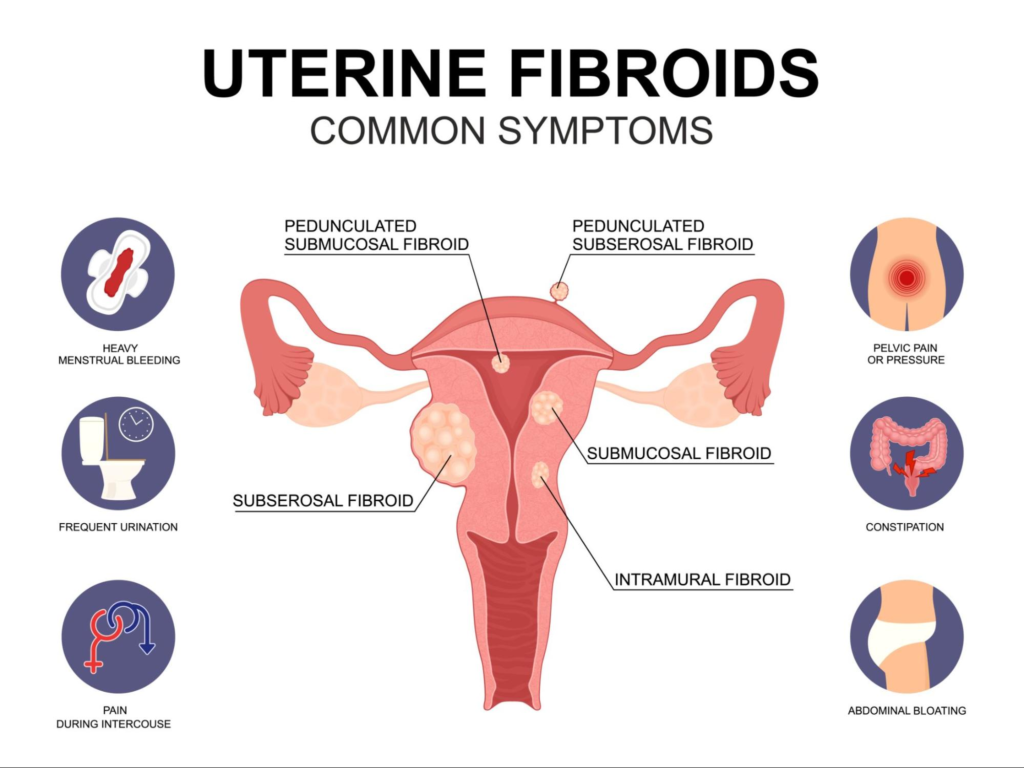
De oorzaken van vaginale bloedingen na de menopauze zijn divers en kunnen zowel goedaardig als kwaadaardig zijn. Een veelvoorkomende oorzaak is een tekort aan oestrogeen, wat leidt tot atrofie van het vaginale slijmvlies. Dit maakt de vaginawand dunner en kwetsbaarder, waardoor kleine scheurtjes of irritaties gemakkelijk bloedverlies veroorzaken. Een andere veelgenoemde reden is een verzakking van de baarmoeder, blaas of endeldarm, waarbij de organen in de vagina zakken en irritatie of wrijving veroorzaken. Poliepen, dat zijn goedaardige uitstulpingen in de baarmoeder of baarmoederhals, kunnen ook bloedverlies triggeren, vooral als ze groeien of beschadigd raken.
Ernstigere oorzaken omvatten hyperplasie, waarbij het baarmoederslijmvlies abnormaal verdikt raakt, vaak door hormonale onevenwichtigheden. Vleesbomen, goedaardige tumoren in de baarmoederwand, kunnen eveneens bloedingen veroorzaken, hoewel ze na de menopauze vaak krimpen. In zeldzamere gevallen wijst het bloedverlies op kanker, zoals baarmoederkanker of baarmoederhalskanker, wat ongeveer tien procent van de gevallen betreft. Andere factoren zijn medicijngebruik, zoals bloedverdunners, of een onverwachte late menstruatie door hormonale schommelingen. Het is essentieel om de exacte oorzaak te laten onderzoeken, omdat vroege detectie complicaties kan voorkomen.
Hoe manifesteert buikpijn zich bij vrouwen en wat zijn de kenmerken ervan?
Buikpijn bij vrouwen kan zich voordoen in verschillende vormen, variërend van een doffe, constante pijn tot scherpe, krampachtige sensaties, en het kan gelokaliseerd zijn in de onderbuik, het bekkengebied of uitstralen naar de rug of benen. Deze pijn kan acuut opkomen, zoals bij een plotselinge ontsteking, of chronisch zijn, wat betekent dat het langer dan zes maanden aanhoudt. Vrouwen ervaren vaak buikpijn in verband met hun voortplantingssysteem, maar het kan ook voortkomen uit andere organen zoals de darmen, blaas of nieren. Symptomen die ermee gepaard gaan, zijn onder meer misselijkheid, een opgeblazen gevoel, veranderingen in de stoelgang of plassen, en soms koorts. Chronische buikpijn treft naar schatting twintig procent van de vrouwen en kan een grote impact hebben op de kwaliteit van leven, inclusief werk en relaties.
Welke factoren veroorzaken buikpijn bij vrouwen?
Buikpijn bij vrouwen heeft talrijke mogelijke oorzaken, die kunnen worden onderverdeeld in gynaecologische, gastro-intestinale en andere categorieën. Gynaecologische oorzaken omvatten endometriose, waarbij baarmoederslijmvlies buiten de baarmoeder groeit en pijn veroorzaakt tijdens de menstruatiecyclus, hoewel dit na de menopauze afneemt. Vleesbomen of cysten op de eierstokken kunnen druk uitoefenen op nabijgelegen organen, leidend tot pijn. Ontstekingen, zoals een eileiderontsteking of blaasontsteking, veroorzaken vaak acute pijn en kunnen gepaard gaan met koorts.
Gastro-intestinale oorzaken zijn onder meer prikkelbare darmsyndroom, dat krampen en een wisselende stoelgang veroorzaakt, of constipatie door voeding of stress. Ernstigere darmproblemen, zoals colitis ulcerosa of appendicitis, leiden tot hevige pijn en vereisen onmiddellijke aandacht. Andere factoren zijn stress, die spierspanning in het bekkengebied verhoogt, of seksueel overdraagbare aandoeningen die ontstekingen veroorzaken. Bij oudere vrouwen kan buikpijn ook voortkomen uit verzakkingen of na-operatieve complicaties. Het is belangrijk om te beseffen dat buikpijn multifactorieel kan zijn, waarbij meerdere oorzaken tegelijk spelen.
Hoe hangen vaginale bloedingen na de menopauze en buikpijn samen en wat zijn de mogelijke risico’s?
Wanneer vaginale bloedingen na de menopauze samengaan met buikpijn, kan dit wijzen op overlappende oorzaken, zoals gynaecologische aandoeningen. Bijvoorbeeld, baarmoederkanker kan zowel bloedverlies als buikpijn veroorzaken door tumorengroei die druk uitoefent op omliggende weefsels. Vleesbomen of poliepen kunnen eveneens beide symptomen teweegbrengen, vooral als ze groot zijn of bloeden. Een verzakking kan irritatie in de vagina veroorzaken, leidend tot bloedverlies, terwijl het ook buikpijn geeft door de verplaatsing van organen.
De risico’s van het negeren van deze symptomen zijn significant. Postmenopauzaal bloedverlies verhoogt het risico op onopgemerkte kanker, die zich kan verspreiden als niet tijdig behandeld. Buikpijn kan duiden op acute problemen zoals een ruptuur van een cyste of infectie, wat tot complicaties zoals peritonitis kan leiden. Samen kunnen deze symptomen de levenskwaliteit verminderen en wijzen op hormonale onevenwichtigheden die osteoporose of hartproblemen verergeren. Een grondige discussie met een arts is cruciaal om differentiële diagnoses uit te sluiten en passende behandelingen te starten, zoals hormoontherapie voor atrofie of chirurgie voor poliepen.
Wat moet u doen als u last heeft van vaginale bloedingen en buikpijn tijdens de menopauze?
Als u vaginale bloedingen na de menopauze ervaart, al dan niet met buikpijn, neem dan onmiddellijk contact op met uw huisarts. Dit symptoom vereist altijd medisch onderzoek, omdat het een teken kan zijn van kanker, en vroege detectie de prognose verbetert. De huisarts zal waarschijnlijk een uitstrijkje maken en een echo via de vagina aanbevelen om de baarmoeder en omliggende structuren te beoordelen. Bij buikpijn, vooral als het hevig is of gepaard gaat met koorts, misselijkheid of braken, bel direct de huisarts of spoedeisende hulp.
In afwachting van het consult kunt u tijdelijke maatregelen nemen, zoals het gebruik van maandverband voor bloedverlies en pijnstillers zoals paracetamol voor buikpijn, maar vermijd zelfmedicatie zonder advies. Houd een dagboek bij van symptomen, inclusief duur, intensiteit en triggers, om de arts te helpen. Als de oorzaak hormonaal is, kan de arts lokale oestrogeencrèmes voorschrijven voor droogheid. Voor ernstigere gevallen, zoals poliepen, kan verwijdering via hysteroscopie nodig zijn. Onthoud dat zelfdiagnose riskant is; professionele zorg is essentieel om onderliggende problemen aan te pakken en uw gezondheid te beschermen.





















Discussion about this post