Lagere buikpijn is ongemak of pijn in het gebied onder de navel, omvat het bekkengebied, inclusief de blaas, rectum en reproductieve organen bij vrouwen (baarmoeder, eierstokken, eierstokken) en prostaat bij mannen. Wanneer deze pijn na het eten plaatsvindt, heeft dit vaak betrekking op spijsverteringsprocessen, maar kan het ook voortkomen uit andere systemen. De timing van de pijn – onmiddellijk of binnen een uur of meer – kan helpen de oorzaak te identificeren. Pijn onmiddellijk na het eten is meestal te wijten aan maaguitzetting; Pijn na een uur of meer na het eten is meestal te wijten aan darmvertering.
Onderzoek suggereert dat lagere buikpijn na het eten vaak wordt geassocieerd met spijsverteringsstoornissen, maar het bewijs wijst ook op minder gebruikelijke oorzaken zoals reproductieve problemen of infecties.

Veel voorkomende oorzaken van lagere buikpijn na het eten
1. Prikkelbaar darmsyndroom (Engels: irritable bowel syndrome)
Prikkelbare darmsyndroom is een gastro-intestinale aandoening die de dikke darm beïnvloedt, gekenmerkt door abnormale darmmotiliteit, viscerale overgevoeligheid en veranderde hersengoot interacties. Bepaalde voedingsmiddelen (bijv. High-Fodmap-voedingsmiddelen zoals uien, knoflook) of stress kunnen symptomen veroorzaken, wat leidt tot lagere buikpijn, buikbloemen en verandering in ontlastingsgewoonte (diarree, constipatie of beide). De pijn is vaak krampachtig en opgelucht door ontlasting.
– Diagnose: het prikkelbare darmsyndroom wordt gediagnosticeerd met Rome IV -criteria, die terugkerende buikpijn vereisen geassocieerd met defecatie of verandering in ontlastingsfrequentie/vorm, zonder structurele afwijkingen op tests zoals bloedwerk, ontlastingstests of endoscopie.
-Behandeling: behandelingsopties voor het prikkelbare darmsyndroom omvatten voedingsaanpassingen (bijv. Low-fodmap dieet), medicijnen zoals antispasmodica (bijv. Hyoscyamine), antidepressiva voor pijnbeheer, probiotica en technieken voor stressreductie zoals cognitieve gedragstherapie. U kunt bijvoorbeeld verlichting vinden door trigger -voedingsmiddelen te vermijden en mindfulness te beoefenen.
2. Voedselintolerantie
Voedselintolerantie is niet-immuunreactie op voedsel, vaak als gevolg van enzymtekorten (bijv. Lactasedeficiëntie bij lactose-intolerantie) of farmacologische effecten (bijv. Cafeïne). Het eten van het aanstootgevende voedsel leidt tot symptomen zoals lagere buikpijn, diarree, buik opgeblazenheid. Het drinken van melk met lactose -intolerantie kan bijvoorbeeld een snel begin van de symptomen veroorzaken als gevolg van onverteerde lactose fermenteren in de dikke darm.
– Diagnose: voedselintolerantie wordt gediagnosticeerd met een eliminatiedieet, waarbij u vermoedelijke voedingsmiddelen verwijdert en deze opnieuw introduceert om symptomen te observeren. Specifieke tests omvatten waterstof ademtests voor lactose- of fructose -intolerantie en bloedtesten voor coeliakie.
-Behandeling: vermijd het aanstootgevende voedsel (bijv. Dairy voor lactose-intolerantie), gebruik enzymsupplementen (bijv. Lactase-tabletten) of volg een glutenvrij dieet voor niet-celiacale glutengevoeligheid. U kunt bijvoorbeeld overschakelen naar lactosevrije melk of lactase nemen voordat u zuivel gebruikt.
3. Diverticulitis (Engels: diverticulitis)
Diverticulitis is ontsteking of infectie van diverticula (kleine zakjes in de dikke darmwand), meer gebruikelijk in de linker dikke darm. Diverticulitis wordt beschouwd als een infectie die zich ontwikkelt wanneer een hard stuk ontlasting of onverteerd voedsel in een van de zakjes vastloopt. Dit geeft bacteriën in de ontlasting de kans om zich te vermenigvuldigen en te verspreiden, waardoor een infectie wordt geactiveerd. Diverticulitis is meestal gekoppeld aan diëten met weinig vezels. Ontsteking kan pijn in het onder links kwadrant veroorzaken en eten kan pijn veroorzaken als de dikke darm geïrriteerd is.
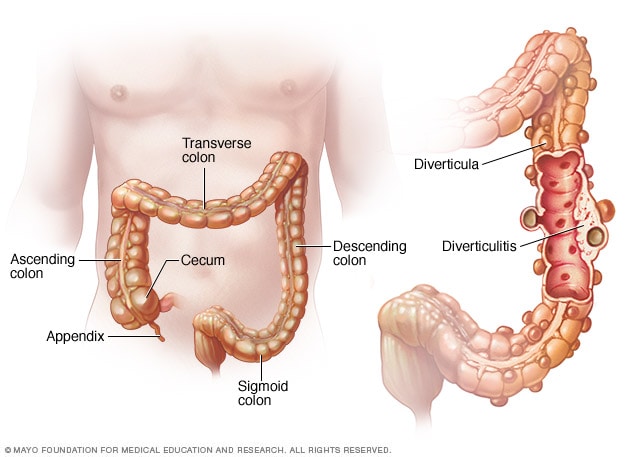
– Diagnose van diverticulitis is gebaseerd op klinische presentatie (pijn, koorts), met beeldvormingstests zoals CT -scan of echografie. Colonoscopie wordt na acute aflevering uitgevoerd om andere voorwaarden te bevestigen en uit te sluiten.
– Behandeling: de behandeling voor diverticulitis hangt af van de ernst van de aandoening. In milde gevallen worden antibiotica en een vloeibaar dieet gebruikt; Ernstige gevallen kunnen ziekenhuisopname, intraveneuze antibiotica en mogelijk chirurgie vereisen. Op de lange termijn wordt een voedingsdieet aanbevolen en moet u mogelijk trigger-voedingsmiddelen vermijden als u wordt geïdentificeerd. Beginnen met een duidelijk vloeibaar dieet tijdens een opflakkering kan bijvoorbeeld de ontsteking helpen verminderen.
4. Inflammatoire darmaandoeningen
Inflammatoire darmziekte omvat de ziekte van Crohn en colit van ulcerosa, gekenmerkt door chronische ontsteking. Ulceratieve colit beïnvloedt de dikke darm, terwijl de ziekte van Crohn elk onderdeel kan beïnvloeden, inclusief de lagere dunne darm. Eten kunnen de symptomen verergeren als de ziekte actief is, wat leidt tot lagere buikpijn, diarree en gewichtsverlies als gevolg van ontsteking en malabsorptie.
– Diagnose: inflammatoire darmaandoeningen worden gediagnosticeerd met klinische geschiedenis, endoscopische bevindingen (bijv. Zweren, ontsteking), histopathologie, bloedtesten voor ontstekingsmarkers, ontlastingstests en beeldvormingstests.
-Behandeling: gebruikte medicijnen omvatten ontstekingsremmende geneesmiddelen (bijv. Mesalamine), immunosuppressiva en biologische middelen (bijv. Infliximab). Chirurgie kan nodig zijn voor complicaties en voedingsondersteuning is cruciaal. Mogelijk heeft u bijvoorbeeld een gespecialiseerd dieet nodig tijdens flare-up, geleid door een diëtist.
5. Bacteriële overgroei van dunne darm
Bacteriële overgroei van de dunne darm is een toename van bacteriën in de dunne darm, wat leidt tot malabsorptie, buik opgeblazenheid en lagere buikpijn na het eten. Bacteriële overgroei van dunne darm kan het gevolg zijn van aandoeningen die de darmmotiliteit verstoren, zoals diabetes of eerdere chirurgie, met symptomen veroorzaakt door voedselinname als gevolg van bacteriële fermentatie.
– Diagnose: bacteriële overgroei van dunne darm wordt gediagnosticeerd met waterstof ademtests of aspiratie van dunne darm en kweek, beoordeling van overmatige bacteriële aanwezigheid.
-Behandelingsopties omvatten antibiotica (bijv. Rifaximine) om bacteriële overgroei te verminderen, onderliggende oorzaken en voedingsaanpassingen (bijv. Laag-fermenteerbaar dieet). U kunt bijvoorbeeld twee weken antibiotica nemen, gevolgd door voedingsaanpassingen.
6. darmkanker
Darmkanker is kwaadaardige tumoren in de dikke darm of het rectum, met vroege stadia vaak asymptomatisch. In gevorderde stadia kan darmkanker na het eten lagere buikpijn veroorzaken als de tumor de dikke darm belemmert, wat leidt tot verandering in ontlastingsgewoonte, bloed in ontlasting en gewichtsverlies.
– Diagnose: darmkanker wordt gediagnosticeerd via colonoscopie met biopsie, met beeldvormingstests zoals CT of MRI voor enscenering.
– Behandeling: omvat chirurgie om de tumor, chemotherapie, bestraling of gerichte therapie te verwijderen, afhankelijk van het stadium en het type. Vroege detectie door screening kan bijvoorbeeld leiden tot curatieve chirurgie.
Wanneer moet u medische behandeling zoeken?
Hoewel veel oorzaken kunnen worden beheerd met veranderingen in levensstijl, rechtvaardigen bepaalde symptomen onmiddellijke medische evaluatie. Zoek hulp als u de volgende symptomen ervaart:
- Ernstige of aanhoudende pijn
- Verandering in ontlastingsgewoonte (bijv. Aanhoudende diarree of constipatie)
- Bloed in ontlasting
- Onbedoeld gewichtsverlies
- Koorts of andere systemische symptomen
Deze symptomen kunnen wijzen op ernstige aandoeningen zoals inflammatoire darmaandoeningen of darmkanker, die een snelle diagnose en behandeling vereisen.






















Discussion about this post