Huidkanker is de abnormale groei van huidcellen. Huidkanker ontstaat meestal op huid die aan de zon wordt blootgesteld. Maar deze veel voorkomende vorm van kanker kan ook voorkomen op delen van uw huid die normaal niet worden blootgesteld aan zonlicht.
Er zijn 3 belangrijke soorten huidkanker: basaalcelcarcinoom, plaveiselcelcarcinoom en melanoom.
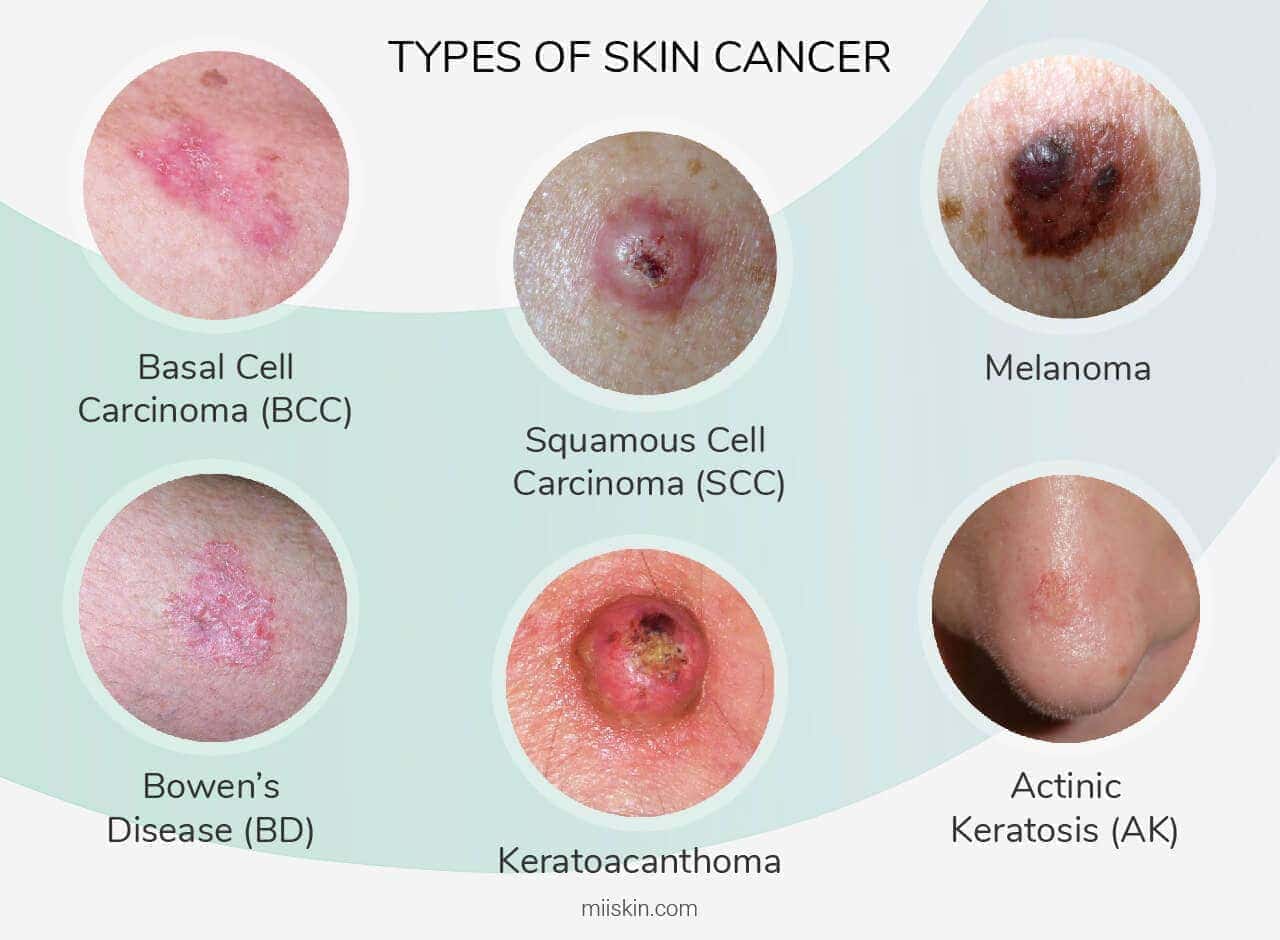
U kunt uw risico op huidkanker verminderen door blootstelling aan ultraviolette straling te beperken of te vermijden. Door uw huid te controleren op verdachte veranderingen, kan huidkanker in een vroeg stadium worden opgespoord. Vroegtijdige opsporing van huidkanker geeft u de grootste kans op een succesvolle behandeling van huidkanker.
Symptomen van huidkanker
Huidkanker ontwikkelt zich voornamelijk op delen van de aan de zon blootgestelde huid, waaronder de hoofdhuid, het gezicht, de lippen, oren, nek, borst, armen en handen, en op de benen bij vrouwen. Maar huidkanker kan zich ook vormen op gebieden die zelden het daglicht zien – uw handpalmen, onder uw vingernagels of teennagels en uw geslachtsdeel.
Huidkanker treft mensen van alle huidtinten, ook mensen met een donkere huidskleur. Wanneer melanoom optreedt bij mensen met een donkere huidskleur, is de kans groter op plaatsen die normaal niet aan de zon worden blootgesteld, zoals de handpalmen en voetzolen.
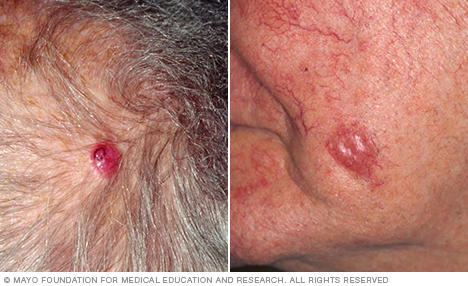
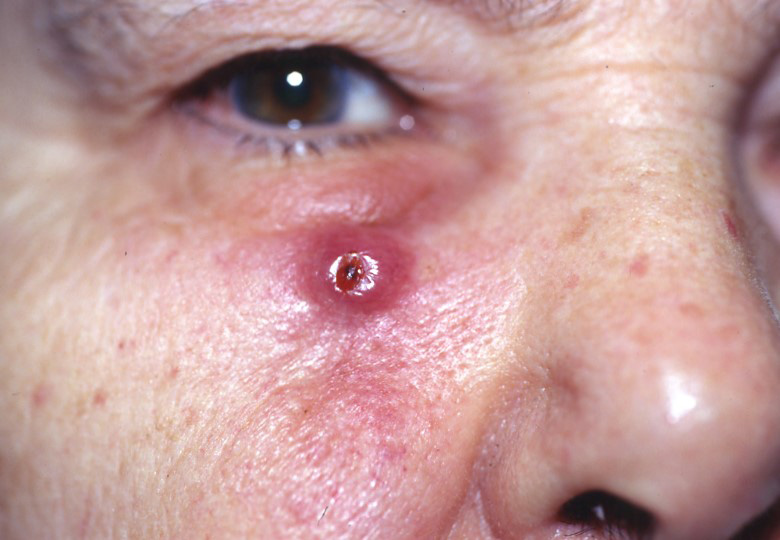
Symptomen van basaalcelcarcinoom
Basaalcelcarcinoom komt meestal voor in aan de zon blootgestelde delen van uw lichaam, zoals uw nek of gezicht.
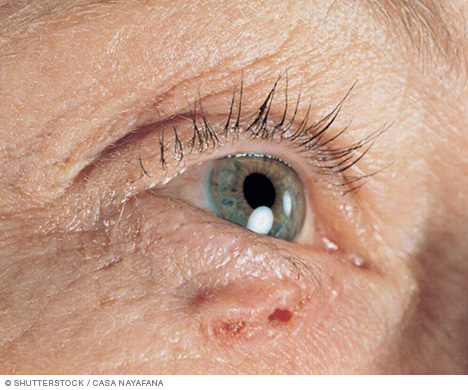
Basaalcelcarcinoom kan verschijnen als:
- Een parelachtige of wasachtige bult
- Een platte, vleeskleurige of bruine littekenachtige laesie
- Een bloedende of korstige wond die geneest en terugkeert
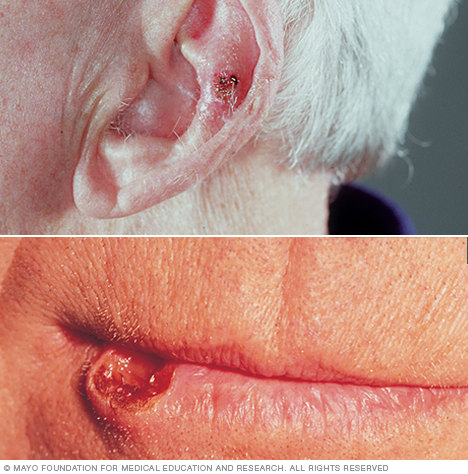
Symptomen van plaveiselcelcarcinoom
Meestal komt plaveiselcelcarcinoom voor op aan de zon blootgestelde delen van uw lichaam, zoals uw gezicht, oren en handen. Mensen met een donkere huid hebben meer kans op het ontwikkelen van plaveiselcelcarcinoom op plaatsen die niet vaak aan de zon worden blootgesteld.
Plaveiselcelcarcinoom kan verschijnen als:
- Een stevige, rode knobbel
- Een platte laesie met een geschubd, korstig oppervlak
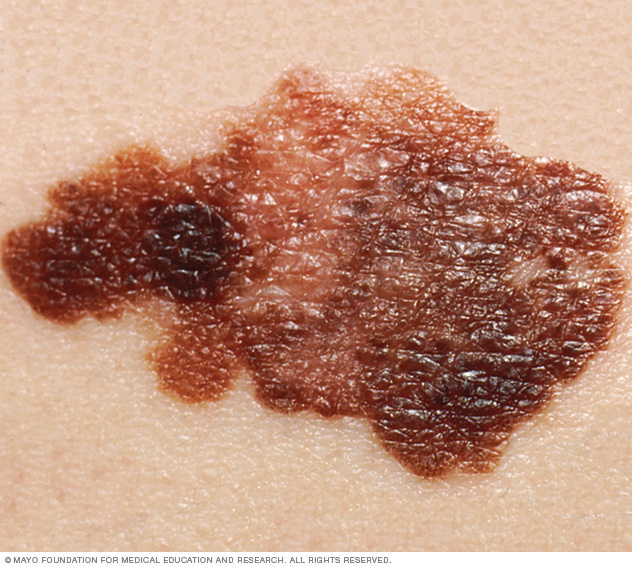
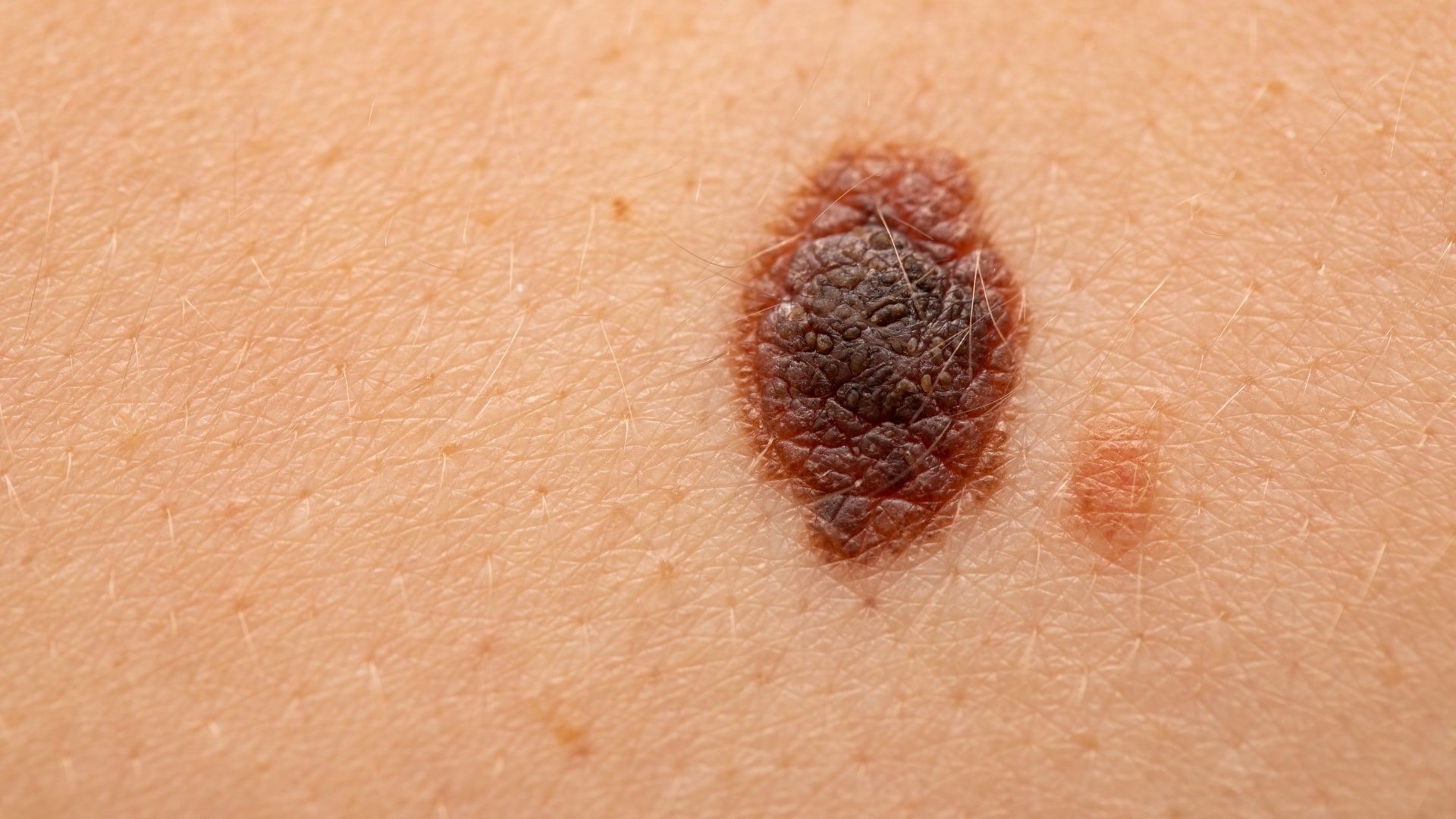
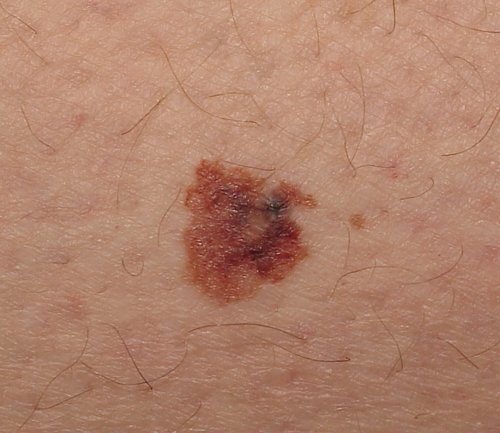
Melanoom symptomen
Melanoom kan overal op uw lichaam ontstaan, op een verder normale huid of in een bestaande moedervlek die kanker wordt. Melanoom verschijnt meestal op het gezicht of de romp van getroffen mannen. Bij vrouwen ontwikkelt dit type kanker zich meestal op de onderbenen. Bij zowel mannen als vrouwen kan melanoom optreden op de huid die niet aan de zon is blootgesteld.
Melanoom kan mensen met elke huidskleur treffen. Bij mensen met een donkere huidskleur komt melanoom vaak voor op de handpalmen of voetzolen, of onder de vingernagels of teennagels.
Melanoomverschijnselen zijn onder meer:
- Een grote bruinachtige vlek met donkere spikkels
- Een moedervlek die van kleur, grootte of gevoel verandert of die bloedt
- Een kleine laesie met een onregelmatige rand en delen die rood, roze, wit, blauw of blauwzwart lijken
- Een pijnlijke laesie die jeukt of brandt
- Donkere laesies op uw handpalmen, voetzolen, vingertoppen of tenen, of op slijmvliezen langs uw mond, neus, vagina of anus
Symptomen van minder vaak voorkomende huidkanker
Minder vaak voorkomende soorten huidkanker zijn:
-
Kaposi-sarcoom. Deze zeldzame vorm van huidkanker ontwikkelt zich in de bloedvaten van de huid en veroorzaakt rode of paarse vlekken op de huid of slijmvliezen.
Kaposi-sarcoom komt vooral voor bij mensen met een verzwakt immuunsysteem, zoals mensen met aids, en bij mensen die medicijnen gebruiken die hun natuurlijke immuniteit onderdrukken, zoals mensen die orgaantransplantaties hebben ondergaan.
Andere mensen met een verhoogd risico op Kaposi-sarcoom zijn onder meer jonge mannen die in Afrika wonen of oudere mannen van Italiaanse of Oost-Europese joodse afkomst.
- Merkelcelcarcinoom. Merkelcelcarcinoom veroorzaakt stevige, glanzende knobbeltjes die op of net onder de huid en in de haarzakjes voorkomen. Merkelcelcarcinoom wordt meestal aangetroffen op het hoofd, de nek en de romp.
- Talgkliercarcinoom. Deze ongewone en agressieve kanker ontstaat in de olieklieren in de huid. Talgkliercarcinomen – die meestal verschijnen als harde, pijnloze knobbeltjes – kunnen overal ontstaan, maar de meeste komen voor op het ooglid, waar ze vaak worden aangezien voor andere ooglidproblemen.
Wanneer moet je naar een dokter?
Maak een afspraak met uw arts als u veranderingen in uw huid opmerkt waarover u zich zorgen maakt. Niet alle huidveranderingen worden veroorzaakt door huidkanker. Uw arts zal uw huidveranderingen onderzoeken om een oorzaak vast te stellen.
Oorzaken van huidkanker
Huidkanker ontstaat wanneer er fouten (mutaties) optreden in het DNA van huidcellen. De mutaties zorgen ervoor dat de cellen ongecontroleerd groeien en een massa kankercellen vormen.
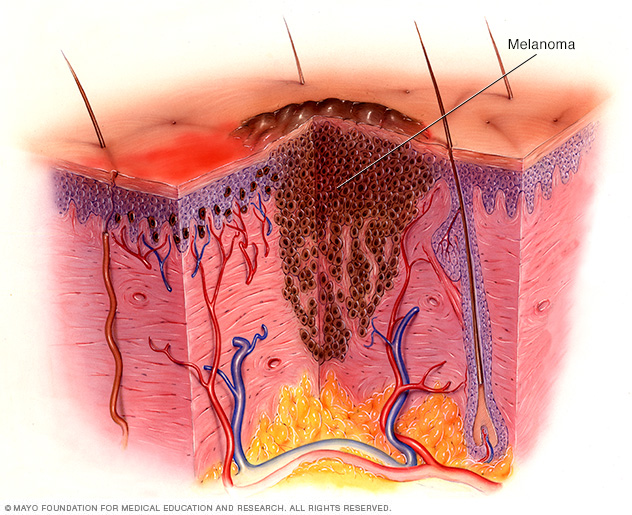
Cellen die betrokken zijn bij huidkanker
Huidkanker begint in de bovenste laag van de huid – de epidermis. De epidermis is een dunne laag die zorgt voor een beschermende bedekking van huidcellen. Uw lichaam werpt voortdurend de epidermis af. De epidermis bevat drie hoofdtypen cellen:
- Plaveiselcellen, die net onder het buitenoppervlak liggen en fungeren als de binnenbekleding van de huid.
- Basale cellen, die nieuwe huidcellen produceren, zitten onder de plaveiselcellen.
- Melanocyten – die melanine produceren, het pigment dat de huid zijn normale kleur geeft. Melanocyten bevinden zich in het onderste deel van uw epidermis. Melanocyten produceren meer melanine als u in de zon bent om de diepere lagen van uw huid te beschermen.
Waar uw huidkanker begint, bepaalt het type en uw behandelingsopties.
Ultraviolet licht en andere mogelijke oorzaken
Veel van de schade aan het DNA in huidcellen is het gevolg van ultraviolette straling die wordt aangetroffen in zonlicht en in de lampen die worden gebruikt in zonnebanken. Maar blootstelling aan de zon verklaart geen huidkanker die zich ontwikkelt op de huid die normaal niet wordt blootgesteld aan zonlicht. Andere factoren kunnen dus bijdragen aan uw risico op huidkanker, zoals blootstelling aan giftige stoffen of een aandoening hebben die uw immuunsysteem verzwakt.
Preventie van huidkanker
De meeste huidkankers zijn te voorkomen. Om uzelf te beschermen, moet u:
- Vermijd de zon midden op de dag.
- Draag het hele jaar door zonnebrandcrème.
- Draag beschermende kleding om u tegen uv-straling te beschermen.
- Vermijd zonnebanken. Lampen die in zonnebanken worden gebruikt, zenden UV-stralen uit en kunnen het risico op huidkanker vergroten.
-
Pas op voor zonnesensibiliserende medicijnen. Sommige veelvoorkomende geneesmiddelen op recept en vrij verkrijgbare medicijnen, waaronder antibiotica, kunnen uw huid gevoeliger maken voor zonlicht.
Vraag uw arts of apotheker naar de bijwerkingen van eventuele medicijnen die u gebruikt. Als ze uw gevoeligheid voor zonlicht vergroten, neem dan extra voorzorgsmaatregelen om uit de zon te blijven om uw huid te beschermen.
- Controleer uw huid regelmatig en meld veranderingen aan uw arts. Onderzoek uw huid vaak om te zien of er nieuwe huidgroei is of veranderingen in bestaande moedervlekken, sproeten, bultjes en moedervlekken of niet.
Diagnose
Om huidkanker te diagnosticeren, kan uw arts:
- Onderzoek je huid. Uw arts kan naar uw huid kijken om te bepalen of uw huidveranderingen waarschijnlijk huidkanker zijn. Mogelijk zijn meer tests nodig om die diagnose te bevestigen.
- Verwijder een monster van de verdachte huid om te testen (huidbiopsie). Uw arts kan de verdacht uitziende huid verwijderen voor laboratoriumtests. Een biopsie kan uitwijzen of u huidkanker heeft en, zo ja, welk type huidkanker u heeft.
Bepalen van de omvang van de huidkanker
Als uw arts vaststelt dat u huidkanker heeft, kan het zijn dat u aanvullende tests moet ondergaan om de omvang (stadium) van de huidkanker te bepalen.
Omdat oppervlakkige huidkankers zoals basaalcelcarcinoom zich zelden verspreiden, is een biopsie die de volledige groei verwijdert vaak de enige test die nodig is om het kankerstadium te bepalen. Maar als u een groot plaveiselcelcarcinoom, Merkelcelcarcinoom of melanoom heeft, kan uw arts verdere tests aanbevelen om de omvang van de kanker te bepalen.
Aanvullende tests kunnen beeldvormende tests zijn om de nabijgelegen lymfeklieren te onderzoeken op tekenen van kanker of een procedure om een nabijgelegen lymfeklier te verwijderen en deze te testen op tekenen van kanker (schildwachtklierbiopsie).
Artsen gebruiken de Romeinse cijfers I tot en met IV om het stadium van kanker aan te geven. Stadium I-kankers zijn klein en beperkt tot het gebied waar ze zijn begonnen. Stadium IV duidt op vergevorderde kanker die zich heeft verspreid naar andere delen van het lichaam.
Het stadium van huidkanker helpt bepalen welke behandelingsopties het meest effectief zijn.
Behandeling van huidkanker
Uw behandelingsopties voor huidkanker en de precancereuze huidlaesies die actinische keratosen worden genoemd, zullen variëren, afhankelijk van de grootte, het type, de diepte en de locatie van de laesies. Kleine huidkankers die beperkt zijn tot het oppervlak van de huid, hebben mogelijk geen behandeling nodig na een eerste huidbiopsie die de volledige groei verwijdert.
Als aanvullende behandeling nodig is, kunnen de volgende opties zijn:
- Bevriezing. Uw arts kan actinische keratosen en sommige kleine, vroege huidkankers vernietigen door ze te bevriezen met vloeibare stikstof (cryochirurgie). Het dode weefsel valt weg als het ontdooit.
- Excisie-operatie. Dit type behandeling kan geschikt zijn voor elk type huidkanker. Uw arts snijdt (snijdt) het kankerweefsel en een omliggende rand van een gezonde huid weg. Een brede excisie – het verwijderen van extra normale huid rond de tumor – kan in sommige gevallen worden aanbevolen.
-
Mohs-operatie. Deze operatiemethode is voor grotere, terugkerende of moeilijk te behandelen huidkankers, waaronder zowel basale als plaveiselcelcarcinomen. Deze methode wordt vaak gebruikt in gebieden waar het nodig is om zoveel mogelijk huid te sparen, zoals op de neus.
Tijdens de Mohs-operatie verwijdert uw arts de huidgroei laag voor laag, waarbij elke laag onder de microscoop wordt onderzocht totdat er geen abnormale cellen meer zijn. Met deze procedure kunnen kankercellen worden verwijderd zonder een overmatige hoeveelheid omliggende gezonde huid te gebruiken.
-
Curettage en elektrodesiccatie of cryotherapie. Nadat de meeste groei is verwijderd, schraapt uw arts lagen kankercellen weg met een apparaat met een cirkelvormig mes (curet). Een elektrische naald vernietigt alle resterende kankercellen. Als variatie op deze procedure kan vloeibare stikstof worden gebruikt om de basis en randen van het behandelde gebied te bevriezen.
Deze eenvoudige, snelle procedures kunnen worden gebruikt om basaalcelkankers of dunne plaveiselcelkanker te behandelen.
- Bestralingstherapie. Stralingstherapie maakt gebruik van krachtige energiebundels, zoals röntgenstraling, om kankercellen te doden. Stralingstherapie kan een optie zijn wanneer kanker tijdens een operatie niet volledig kan worden verwijderd.
- Chemotherapie. Bij chemotherapie worden medicijnen gebruikt om kankercellen te doden. Voor kankers die beperkt zijn tot de bovenste huidlaag, kunnen crèmes of lotions die antikankermiddelen bevatten rechtstreeks op de huid worden aangebracht. Systemische chemotherapie kan worden gebruikt om huidkanker te behandelen die zich heeft verspreid naar andere delen van het lichaam.
- Fotodynamische therapie. Deze behandeling vernietigt huidkankercellen met een combinatie van laserlicht en medicijnen die kankercellen gevoelig maken voor licht.
- Biologische therapie. Biologische therapie gebruikt het immuunsysteem van uw lichaam om kankercellen te doden.
.















Discussion about this post