Overzicht
Wat is CAR-T celtherapie?
Chimere antigeenreceptor (CAR) T-celtherapie behandelt bepaalde vormen van kanker door uw T-lymfocyten of T-cellen om te zetten in efficiëntere kankerbestrijdende machines. Terwijl onderzoekers nog steeds langetermijngegevens verzamelen, blijkt CAR T-celtherapie een zeer effectieve manier te zijn om bepaalde bloedkankers te behandelen.
Uw T-cellen zijn witte bloedcellen in uw immuunsysteem. Uw immuunsysteem controleert uw lichaam op indringers, waaronder kanker (en ook geïnfecteerde of andere abnormale cellen), door eiwitten te volgen die antigenen worden genoemd. Antigenen bevinden zich op het oppervlak van indringercellen. Je T-cellen hebben hun eigen eiwitten die receptoren worden genoemd. Receptoren zijn als de antivirussoftware op uw computer. Wanneer uw T-celbeveiligingsteam indringerantigenen detecteert, gebruiken ze hun receptoren om de indringers te vangen en te blokkeren. Meer dan dat, je T-cellen kunnen de indringercellen doden.
Maar indringerantigenen hebben hun eigen vorm van bescherming. Ze kunnen zich vermommen om zich voor je T-cellen te verbergen. CAR T-celtherapie zorgt ervoor dat uw T-cellen voorbij de vermommingen of verdedigingen van indringersantigeen kunnen komen.
Welke kankers worden behandeld met CAR-T-celtherapie?
De Amerikaanse Food and Drug Administration (FDA) heeft verschillende CAR-T-celtherapieën goedgekeurd voor mensen met bepaalde bloedkankers die niet reageren op chemotherapie en andere behandelingen. Deze therapie wordt ook gebruikt voor de behandeling van mensen met bloedkanker die terugkeert na andere succesvolle behandelingen.
CAR-T-celtherapie wordt aangeboden via speciale programma’s die risico-evaluatie- en mitigatiestrategieën (REMS) worden genoemd. REMS zorgt ervoor dat zorgverleners gecertificeerd zijn om de therapie te geven en over de knowhow beschikken om ernstige bijwerkingen te behandelen.
Hier is informatie over de kankers die nu worden behandeld met CAR-T-celtherapie:
| Bloedkanker type | FDA-goedgekeurde CAR-T-celtherapie |
|---|---|
| B-cel acute lymfatische leukemie (ALL): Deze kanker tast de onvolgroeide B-lymfocyten of witte bloedcellen aan wanneer ze in uw beenmerg groeien. Meestal behandeld met chemotherapie en beenmergtransplantatie. | Tisagenlecleucel (uitgesproken als TIH-suh-jen-LEK-loo-sel). Merknaam: Kymriah®. Dit medicijn wordt gebruikt voor de behandeling van kinderen en jonge volwassenen die ALL hebben. |
|
B-cel non-Hodgkin-lymfoom, waaronder: · Diffuus grootcellig B-cellymfoom (DLBCL). · Folliculair lymfoom met DLBCL. · Hoog cijfer B-cellymfoom. Deze aandoeningen worden meestal behandeld met chemotherapie, monoklonale antilichamen en stamceltransplantatie. |
Tisagenlecleucel. Axicabtagene Ciloleucel (uitgesproken als AK-see-KAB-tuh-jeen sy-lo-LOO-sel). Merknaam: Yescarta®. |
| Primair mediastinum grootcellig B-cellymfoom. | Axicabtagene ciloleucel. |
| Mantelcellymfoom. Dit is een type non-Hodgkin-lymfoom dat begint in uw B-lymfocyten. Meestal behandeld met chemotherapie en stamceltransplantatie. | Idecabtagene vicleucel (spreek uit als ide-KAB-tuh-jeen vi-LOO-sell). Merknaam: Abecma®. |
| multipel myeloom. Dit is een kanker van plasmacellen, de antilichaamproducerende cellen. Zorgaanbieders behandelen deze aandoening met chemotherapie, gerichte therapie of stamceltransplantatie. | Idecabtagene vicleucel (spreek uit als ide-KAB-tuh-jeen vi-LOO-sell). Merknaam: Abecma®. |
| Groot B-cellymfoom. | Lisocabtagene maraleucel, (uitgesproken als LIS-so-KAB-tuh-jeen MAH-ra-LOO-sell). Merknaam: Breyanzi®. |
Onderzoekers onderzoeken of CAR-T-celtherapie mensen kan helpen die andere vormen van kanker hebben, zoals borstkanker, hersenkanker en longkanker.
Hoe vaak wordt CAR-T-celtherapie gebruikt om kanker te behandelen?
CAR-T celtherapie is een relatief nieuwe behandeling. Vanaf 2019 waren 130 in de VS gevestigde medische centra gemachtigd om het te verstrekken. Alles bij elkaar hadden die centra minder dan 2.000 mensen behandeld met CAR-T-celtherapie.
Proceduredetails
Wat is het CAR-T-celproces?
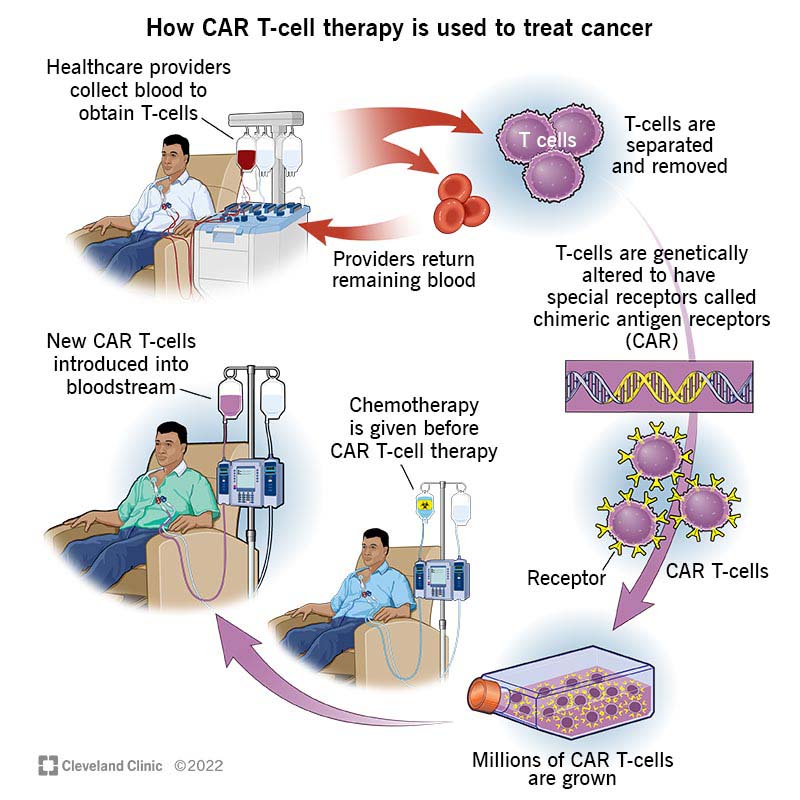
Het CAR-T-celproces begint met het verzamelen van uw bloed. Hier is een stapsgewijze uitleg:
- Uw zorgverlener plaatst een katheter in een ader in uw nek of onder uw sleutelbeen.
- Ze verbinden de katheter met een machine die uw bloed verwerkt, uw witte bloedcellen extraheert en vervolgens uw rode bloedcellen en plasma teruggeeft. Dit proces wordt leukaferese genoemd.
- Vervolgens voegt uw zorgverlener een inactief virus toe dat nieuwe genetische instructies aan uw T-cellen levert.
- Gewapend met nieuwe genetische instructies beginnen je T-cellen chimere antigeenreceptoren (CAR) en moleculen te produceren.
- De receptoren komen op het oppervlak van je T-cellen terecht. De moleculen bevinden zich in je T-cellen, waar ze signalen afgeven die je T-cellen actief houden.
- Onderzoekers nemen de kleine batch CAR-T-cellen en laten ze groeien en vermenigvuldigen totdat er voldoende CAR-T-cellen zijn om kankercellen in uw lichaam effectief te targeten. Uw nieuwe cellen worden bevroren en opgeslagen totdat u klaar bent om ze te ontvangen.
- Voordat u uw nieuwe cellen krijgt, heeft u wat chemotherapie nodig, zodat uw immuunsysteem ze niet afstoot. U krijgt uw nieuwe cellen na uw chemotherapie via een infuus. U zult waarschijnlijk voor dit deel van uw behandeling in het ziekenhuis moeten blijven. Maar misschien kunt u uw nieuwe cellen ontvangen zonder een ziekenhuisverblijf. Als dat uw situatie is, zal uw zorgteam uw voortgang en het proces nauwlettend volgen.
- Eenmaal in uw bloedbaan zullen de receptoren van uw CAR-T-cellen de kankercellen identificeren en zich vastklampen aan de antigenen (eiwit) in kankercellen. Dan doden je cellen de kanker.
- Uw CAR-T-cellen blijven zich vermenigvuldigen en kunnen blijven controleren op elke nieuwe cel met het doelantigeen.
Wat gebeurt er nadat ik CAR-T-cellen heb ontvangen?
De meeste mensen moeten een week tot 10 dagen in het ziekenhuis blijven, zodat hun zorgverleners hun reactie op de behandeling kunnen volgen en eventuele bijwerkingen kunnen behandelen. U kunt uw CAR-T-cellen mogelijk ontvangen zonder in het ziekenhuis te blijven. Als dat uw situatie is, zullen uw zorgverleners uw voortgang en het proces nog steeds volgen. Als u bijwerkingen heeft, moet u mogelijk terugkeren naar het ziekenhuis om uw behandeling af te ronden.
Risico’s / voordelen
Is CAR-T celtherapie succesvol?
Zorgaanbieders en regelgevende instanties evalueren CAR-T-celtherapie van geval tot geval. Over het algemeen keurt de Amerikaanse Food and Drug Administration (FDA) deze therapieën goed nadat klinische onderzoeken significant succes hebben aangetoond bij de behandeling van specifieke kankers.
De FDA heeft bijvoorbeeld onlangs het CAR-T-celmedicijn idecabtagene vicleucel (Abecma®) goedgekeurd voor de behandeling van multipel myeloom nadat een klinische proef had aangetoond dat deze behandeling tumoren gedeeltelijk of volledig deed krimpen bij 72% van de mensen die aan de proef deelnamen. Het behandeleffect hield ongeveer 11 maanden aan.
Waarom zou CAR-T-celtherapie mislukken?
CAR-T-celtherapie is niet perfect. Soms doodt CAR-T-celtherapie kankercellen niet zoals verwacht. Soms werkt de behandeling, maar de kanker komt terug. Enkele redenen waarom CAR-T-celtherapie mogelijk niet werkt, zijn:
- CAR-T-cellen zijn T-cellen met nieuwe genetische instructies, dus ze maken chimere antigeenreceptoren (CAR) en moleculen. De nieuwe receptoren moeten worden geactiveerd of opgestart voor T-cellen om kankers te vinden en te doden. Als dat niet gebeurt, kunnen CAR-T-cellen niet werken.
- Als ze eenmaal in je lichaam zijn, zouden CAR-T-cellen blijven groeien en zich vermenigvuldigen. Als ze dat niet doen, vinden en doden ze mogelijk niet genoeg kankercellen om te voorkomen dat de kankercellen zich verspreiden.
- Soms stoppen CAR-T-cellen gewoon met het doden van kankercellen. Wanneer dit gebeurt, wordt dit T-celuitputting genoemd. Onderzoekers geloven dat uitputting van T-cellen mogelijk verband houdt met eiwitten die transcriptiefactoren worden genoemd en die kunnen helpen genen aan en uit te zetten.
- Kankercellen kunnen veranderen of muteren, waardoor ze het antigeen verliezen waarvoor de CAR-T-cellen zijn gemaakt.
Wat zijn veel voorkomende bijwerkingen van CAR-T-celtherapie?
Zoals de meeste kankerbehandelingen heeft CAR-T-celtherapie bijwerkingen die soms ernstige levensbedreigende problemen kunnen veroorzaken. De twee meest voorkomende bijwerkingen zijn het cytokine-afgiftesyndroom en neurologische problemen.
Wat is het cytokine-afgiftesyndroom?
Cytokine-afgiftesyndroom (CRS) kan optreden nadat u uw CAR-T-cellen hebt ontvangen en ze beginnen zich te vermenigvuldigen en kankercellen aan te vallen. Cytokines zijn chemicaliën die uw immuunsysteem activeren. Wanneer uw CAR-T-cellen beginnen te werken, kan uw immuunsysteem reageren door grote hoeveelheden cytokines in uw bloedbaan af te geven. Meestal gebeurt CRS in de eerste twee weken na de behandeling.
Wat zijn symptomen van het cytokine-afgiftesyndroom?
Als u dit syndroom heeft, kunt u het gevoel hebben dat u griep heeft. CRS-symptomen zijn onder meer:
- Hoofdpijn.
- Hoge koorts en koude rillingen.
- Ernstige misselijkheid, braken en diarree.
- Duizeligheid.
- Spier- en gewrichtspijn.
- Zich erg moe voelen.
- Het gevoel alsof je hart sneller klopt.
Wat voor soort neurologische problemen treden op bij CAR-T-celtherapie?
CAR-T-celtherapie kan uw zenuwstelsel aantasten en symptomen veroorzaken die in de eerste paar weken na uw behandeling optreden. Sommige symptomen kunnen van invloed zijn op uw rijvaardigheid of het vermogen om machines te bedienen, dus u moet van plan zijn deze activiteiten gedurende acht weken na uw behandeling te vermijden. Neurologische symptomen zijn onder meer:
- Hoofdpijn.
- Zich verward of geagiteerd voelen.
-
Afasie of moeite hebben met spreken.
- aanvallen.
- Trillingen of spiertrekkingen.
- Evenwichtsproblemen.
Herstel en Outlook
Hoe lang duurt het om te herstellen van CAR-T-celtherapie?
CAR-T-celtherapie kan aanzienlijke of levensbedreigende bijwerkingen veroorzaken. Dat is de reden waarom zorgverleners meestal vereisen dat mensen die deze behandeling ondergaan enkele dagen in het ziekenhuis blijven, zodat zorgverleners eventuele bijwerkingen kunnen controleren en beheersen.
Gedurende de eerste maand na de behandeling moet u ervoor zorgen dat er 24 uur per dag iemand bij u is. U dient ook van plan te zijn binnen de rijafstand van uw behandellocatie te blijven. En u moet van plan zijn om iemand twee maanden na de behandeling te laten rijden waar u heen moet.
Wat is de prognose of verwachte vooruitzichten voor CAR-T-celtherapie?
Het is nog te vroeg voor CAR-T-celtherapie, maar onderzoeken blijven positieve resultaten laten zien. Een studie uit 2020 volgde bijvoorbeeld kinderen met acute lymfatische leukemie (ALL). Meer dan 85% van de kinderen met ALL had direct na de behandeling volledige remissie en 60% van die kinderen bleef 12 maanden na de behandeling vrij van kanker.
En onderzoekers streven agressief naar nieuw inzicht in CAR-T-celtherapie. Vanaf maart 2020 was CAR-T-cel de focus van meer dan 800 onderzoeken. Voorbeelden van actueel onderzoek zijn:
- Onderzoeken hoe CAR-T-celtherapie solide tumorkankers zoals borstkanker en longkanker zou kunnen behandelen.
- Manieren vinden om de bijwerkingen van de therapie te verminderen.
- Onderzoek naar manieren om de tijdsduur dat CAR-T-cellen kanker bevatten te verlengen.
- Op zoek naar manieren om de productie van CAR-T-cellen te versnellen, zodat mensen eerder een behandeling kunnen krijgen.
Wanneer de dokter bellen?
Wanneer moet ik mijn zorgverlener zien?
CAR-T celtherapie heeft significante bijwerkingen. Als u eenmaal thuis bent uit het ziekenhuis, moet u veranderingen in uw lichaam in de gaten houden en contact opnemen met uw zorgverlener als u bijwerkingen krijgt.
aanvullende details
Wat kost CAR-T celtherapie?
CAR-T-celtherapie is duur. Het kan zorgverleners tot $ 1 miljoen kosten om één persoon te behandelen. Het bedrag dat u mogelijk voor behandeling moet betalen, hangt af van uw individuele omstandigheden, zoals uw verzekeringsdekking en of u in aanmerking komt voor Medicare. Als uw zorgverlener CAR-T-celtherapie aanbeveelt, zullen ze waarschijnlijk voorstellen dat u samenwerkt met financiële voorstanders van ziekenhuizen om uw specifieke situatie te begrijpen.
CAR-T-celtherapie is baanbrekend en biedt nieuwe hoop voor sommige mensen met bepaalde bloedkankers die niet reageren op chemotherapie of andere initiële behandelingen. Het wordt ook gebruikt voor mensen bij wie de bloedkanker is teruggekomen. Maar CAR-T-celtherapie heeft potentieel levensbedreigende bijwerkingen. En hoewel het veel mensen helpt, is het te vroeg om te zeggen of CAR-T-celtherapie de bloedkankers kan genezen waarop het zich richt. Als u bloedkanker heeft, vraag dan uw zorgverlener of uw kanker kan worden behandeld met CAR-T-celtherapie.














Discussion about this post