Migraine komt relatief vaak voor tijdens de zwangerschap, vooral bij vrouwen die vóór de zwangerschap migraine hebben ervaren. Veel vrouwen merken echter een afname van migraine -frequentie en ernst tijdens de zwangerschap op, waarschijnlijk vanwege hormonale veranderingen. In sommige gevallen kunnen migraine aanhouden of verergeren, waardoor zorgvuldig beheer nodig is om de gezondheid van zowel moeder als baby te waarborgen.
Dit artikel zal u helpen begrijpen wat migraine is, waarom het zich voordoet tijdens de zwangerschap en hoe u het veilig kunt behandelen.

Wat is een migraine?
Een migraine is een neurologische aandoening die wordt gekenmerkt door een kloppende pijn, vaak aan één kant van het hoofd. Migraine gaat vaak gepaard met andere symptomen zoals:
- Misselijkheid of braken
- Gevoeligheid voor licht, geluid of geuren
- Visuele storingen (zoals het zien van flitsende lichten of blinde vlekken)
- Duizeligheid of licht in het hoofd
Er zijn twee hoofdtypen migraine:
- Migraine zonder een aura te zien: dit is het meest voorkomende type, waardoor matige tot ernstige hoofdpijn veroorzaakt, meestal aan één kant van uw hoofd.
- Migraine met het zien van een aura: u zult visuele of zintuiglijke symptomen hebben (zoals het zien van zigzaglijnen of het ervaren van tintelingen in uw gezicht of handen) die vóór de hoofdpijn komen.
Migraine verschillen van spanningshoofdpijn of clusterhoofdpijn in ernst en het bereik van symptomen. Als u vóór de zwangerschap migraine hebt gehad, herkent u de tekenen misschien al – maar zwangerschap kan veranderen hoe vaak en hoe ernstig migraine optreden.

Waarom migraine kan optreden tijdens de zwangerschap
Verschillende factoren kunnen tijdens de zwangerschap migraine activeren of verergeren, vooral in het eerste trimester. Deze factoren omvatten:
1. Hormonale veranderingen
Oestrogeenspiegels fluctueren aanzienlijk in de vroege zwangerschap. Omdat bekend is dat oestrogeen de pijnpaden van de hersenen beïnvloedt, kunnen veranderingen in zijn niveaus migraine veroorzaken of verlichting bieden, afhankelijk van hoe uw lichaam reageert.
– Sommige vrouwen ervaren vaker migraine in het eerste trimester vanwege hormonale schommelingen.
– Andere vrouwen melden minder of zelfs geen migraine nadat ze zwanger zijn geworden, vooral in het tweede of derde trimester wanneer hormoonspiegels stabiliseren.
2. Bloedvolume en circulatie
Tijdens de zwangerschap neemt uw bloedvolume met maximaal 50% toe om de groeiende baby te ondersteunen. Deze verhoogde bloedcirculatie kan veranderingen in bloedvaten veroorzaken, waardoor migraine bij gevoelige personen wordt geactiveerd.
3. Levensstijlveranderingen
Zwangerschapsgerelateerde problemen zoals slaapstoornissen, vermoeidheid, stress, maaltijden overslaan, uitdroging, bepaalde voedingsmiddelen (zoals chocolade, kaas of verwerkt vlees) kunnen allemaal fungeren als triggers voor migraine. Als u al vatbaar bent voor migraine, moet u extra aandacht besteden aan uw dagelijkse gewoonten.
Wanneer komen migraine voor tijdens de zwangerschap?
Eerste trimester
De meeste zwangere vrouwen ervaren migraine tijdens het eerste trimester, wanneer hormoonspiegels snel veranderen en ochtendmisselijkheid kan voorkomen dat ze regelmatig eten of slapen.
Tweede en derde trimesters
Voor veel zwangere vrouwen verminderen migraine in het tweede trimester en blijven ze minder frequent in het derde trimester. De redenen kunnen de stabielere niveaus van oestrogeen en verbeterde zelfzorgroutines zijn naarmate de zwangerschap vordert.
Postpartum periode
Na de geboorte-bevalling kan de plotselinge daling van oestrogeen weer migraine activeren, vooral als u slaaptaretten of onder stress bent. Als u van plan bent om borstvoeding te geven, raadpleeg dan uw arts over medicijnveiligheid gedurende deze tijd.
Risico's van migraine tijdens de zwangerschap
Migraine zelf is niet schadelijk voor uw baby, maar het kan uw zwangerschap moeilijker maken – vooral als de pijn ernstig of frequent is. Sommige risico's zijn onder meer:
- Uitdroging of ondervoeding als u niet kunt eten of drinken vanwege misselijkheid
- Hoge stressniveaus, die zowel uw gezondheid als de ontwikkeling van de baby kunnen beïnvloeden
Meer serieus, migraine kunnen symptomen van andere gevaarlijke aandoeningen nabootsen of maskeren.
Onderscheid maken tussen migraine en pre -eclampsie
Pre -eclampsie is een zwangerschapscomplicatie gekenmerkt door hoge bloeddruk, eiwitten in urine en hoofdpijn. Migraine en pre -eclampsie kunnen er hetzelfde uitzien, vooral wanneer migraine visuele veranderingen of hoge bloeddruk met zich meebrengt.
Belangrijkste verschillen:
| Symptoom | Migraine | Pre -eclampsie |
| Hoofdpijn begin | Geleidelijke, kloppende hoofdpijn | Plotselinge, ernstige hoofdpijn |
| Visie verandert | Zigzag -lijnen zien, aura | Wazig zicht, het zien van drijvers |
| Bloeddruk | Meestal normaal | Hoog (> 140/90 mmHg) |
| Zwelling in handen/gezicht | Zeldzaam | Gewoon |
Als u niet zeker weet of uw symptomen te wijten zijn aan een migraine of iets ernstigers, ga dan onmiddellijk naar een arts.
Diagnose en monitoring
Artsen diagnosticeren meestal migraine op basis van uw medische geschiedenis en een beschrijving van uw symptomen. Aangezien de meeste migraine -symptomen subjectief zijn (zoals pijn of lichtgevoeligheid), kan het bijhouden van een hoofdpijndagboek de volgende informatie bijhouden:
- Wanneer uw migraine voorkomt
- Hoe lang de migraine duurt
- Wat de migraine activeert
In zeldzame gevallen kan de arts een MRI (niet CT -scan) bestellen als er zorgen zijn over andere oorzaken van hoofdpijn, zoals een tumor- of bloedstolsel. MRI is veilig tijdens de zwangerschap wanneer medisch noodzakelijk.
Veilige behandelings- en hulpopties
Het behandelen van migraine tijdens de zwangerschap kan lastig zijn omdat veel veel voorkomende migraine -medicijnen niet als veilig worden beschouwd voor uw baby. Maar je hebt nog steeds opties.
Natuurlijke maatregelen:
- Drink de hele dag veel water.
- Krijg voldoende slaap.
- Vermijd voedsel dat migraine activeert. Deze voedingsmiddelen zijn meestal cafeïne, chocolade, kaas en verwerkt vlees.
- Gebruik een koud kompres: breng een koud kompres aan op het voorhoofd of de achterkant van de nek.
- Rust in een rustige, donkere kamer: deze actie is vooral nuttig tijdens een migraine -aanval.
- Massage en prenatale yoga: deze acties helpen spanning en stress te verlichten.
Medicijnen die mogelijk veilig zijn
Raadpleeg altijd uw arts voordat u medicijnen gebruikt tijdens de zwangerschap. Hieronder staan enkele medicijnen die over het algemeen als veilig worden beschouwd.
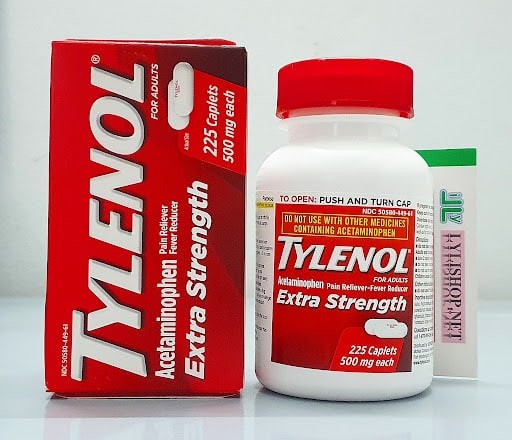
- Acetaminophen (paracetamol; handelsnamen: Tylenol, Panadol, Calpol, Dafalgan, Tempra): dit is een pijnstiller die vaak tijdens de zwangerschap wordt gebruikt. Dit medicijn wordt algemeen beschouwd als veilig wanneer het wordt genomen bij aanbevolen doses (tot 4.000 mg per dag, maar neem contact op met een arts). De meeste studies tonen aan dat dit medicijn geen significant risico met zich meebrengt voor de foetus, hoewel overmatig gebruik moet worden vermeden.
- Magnesium (handelsnamen: mag-ox (magnesiumoxide), slow-mag (magnesiumchloride), magnesiumdiasporaal (magnesiumcitraat), magné B6 (magnesium + vitamine B6)): sommige artsen raden aan om magnesiumsupplementen te nemen (zoals magnesiumoxide of citraat) voor migraine. Studies suggereren dat magnesiumsupplementen veilig zijn tijdens de zwangerschap bij doses rond 300-400 mg per dag. Magnesiumsupplementen helpen ook bij het verminderen van zwangerschapsgerelateerde problemen zoals benenkrampen.
- Metoclopramide (handelsnamen: Reglan, Maxolon, Clopamon, Metozolv ODT): Als u samen met migraine misselijkheid hebt, wordt dit anti-misselijkheidsmedicatie vaak gebruikt. Dit medicijn wordt als veilig beschouwd tijdens de zwangerschap, vooral in de tweede en derde trimesters, en kan ook de effectiviteit van pijnstillers vergroten.
Medicijnen om voorzichtig te voorkomen of te gebruiken:
- Niet-steroïde ontstekingsremmende medicijnen (Ibuprofen, Naproxen; handelsnamen: Advil, Motrin, Nurofen, Brufen, Dolormin): deze medicijnen kunnen worden gebruikt onder medisch toezicht in de eerste en tweede trimesters, maar moeten in het derde trimester worden vermeden in het derde trimester.
- Triptans (bijv. Sumatriptan; handelsnamen: imitrex, Imigran, Sumavel Dosepro, Treximet): dit zijn migraine-specifieke medicijnen. Gegevens zijn gemengd – sommige studies tonen geen grote risico's op het gebied van geboorteafwijkingen, maar deze geneesmiddelen worden niet aanbevolen tenzij voordelen opwegen tegen de risico's.
- Opioïden (codeïne, oxycodon): opioïden mogen alleen worden gebruikt in ernstige migraine die niet reageren op andere behandelingen, omdat deze medicijnen ernstige risico's met zich meebrengen voor zowel de moeder als de baby.
- Ergotamines (handelsnamen: CaFergot (ergotamine + cafeïne), ergomar (ergotamine sublingual), dihydergot (dihydroergotamine): deze medicijnen worden voorheen gebruikt voor het behandelen van migraine, maar moeten niet worden vermeden tijdens de zwangerschap.
Preventietips
Als u vóór of tijdens de zwangerschap migraine hebt ervaren, is de beste aanpak preventie. Dit is wat je moet doen:
- Houd een migraine -dagboek bij: u moet triggers, frequentie en ernst volgen.
- Eet kleine, frequente maaltijden om lage bloedsuiker te voorkomen.
- Oefen ontspanningstechnieken: diepe ademhaling, meditatie of prenatale yoga
- Vermijd felle lichten en sterke geuren, vooral als je gevoelig bent voor deze dingen.
- Handhaaf regelmatig slaap: zowel te weinig als te veel slaap kunnen triggers zijn voor migraine.
Wanneer moet u naar een dokter gaan?
U moet medische hulp zoeken als:
- Je hoofdpijn voelt anders aan dan normaal.
- De pijn is plotseling en ernstig.
- Je hebt een vervaagde visie, verwarring, hoge bloeddruk of gevoelloosheid.
- U maakt zich zorgen over medicijnveiligheid of migraine -frequentie.
Migraine tijdens de zwangerschap is frustrerend, maar met de kennis en een zorgvuldige aanpak kunt u het veilig behandelen. Van levensstijlveranderingen tot het gebruik van medicatie onder toezicht, u hebt opties om pijn te verlichten terwijl u uw baby beschermt.




















Discussion about this post