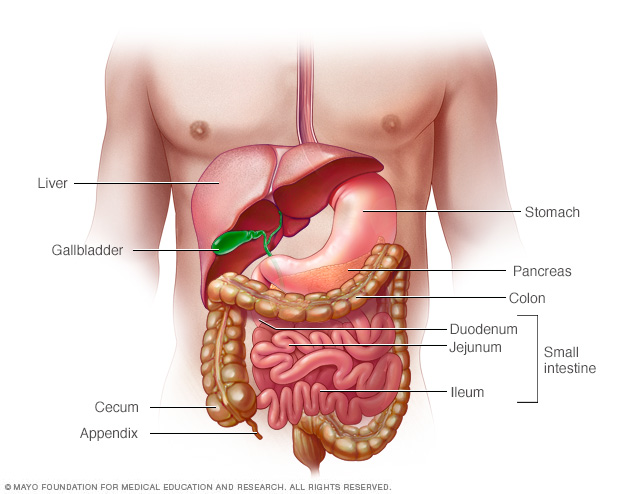
Inflammatoire darmaandoening (IBD) is een algemene term die wordt gebruikt om aandoeningen te beschrijven waarbij sprake is van chronische ontsteking van uw spijsverteringskanaal. Types van IBD omvatten:
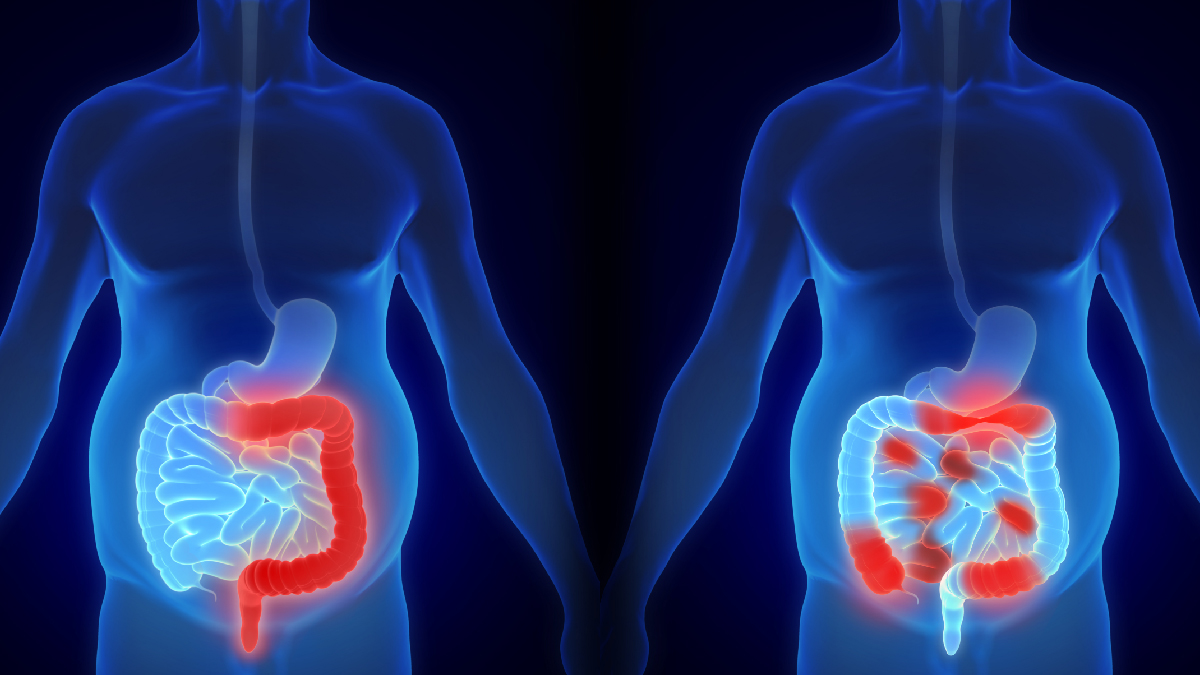
- Colitis ulcerosa. Deze aandoening omvat ontstekingen en zweren (zweren) langs de oppervlakkige bekleding van uw dikke darm (colon) en rectum.
- Ziekte van Crohn. Dit soort IBD wordt gekenmerkt door een ontsteking van het slijmvlies van uw spijsverteringskanaal, waarbij vaak de diepere lagen van het spijsverteringskanaal betrokken kunnen zijn.
Zowel colitis ulcerosa als de ziekte van Crohn worden gewoonlijk gekenmerkt door diarree, rectale bloeding, buikpijn, vermoeidheid en gewichtsverlies.
IBD kan slopend zijn en leidt soms tot levensbedreigende complicaties.
Symptomen van inflammatoire darmaandoeningen
Symptomen van inflammatoire darmaandoeningen variëren, afhankelijk van de ernst van de ontsteking en waar deze optreedt. De symptomen kunnen variëren van mild tot ernstig. U zult waarschijnlijk periodes van actieve ziekte hebben, gevolgd door periodes van remissie.
Symptomen die zowel bij de ziekte van Crohn als bij colitis ulcerosa voorkomen, zijn onder meer:
- Diarree
- Vermoeidheid
- Buikpijn en krampen
- Bloed in je ontlasting
- Verminderde eetlust
- Onbedoeld gewichtsverlies
Oorzaken
De exacte oorzaak van inflammatoire darmaandoeningen blijft onbekend. Vroeger werden voeding en stress vermoed, maar nu weten artsen dat deze factoren kunnen verergeren, maar niet de oorzaak zijn IBD.
Een mogelijke oorzaak is een storing in het immuunsysteem. Wanneer uw immuunsysteem een binnenvallend virus of bacterie probeert te bestrijden, zorgt een abnormale immuunrespons ervoor dat het immuunsysteem ook de cellen in het spijsverteringskanaal aanvalt. Erfelijkheid lijkt daarbij ook een rol te spelen IBD komt vaker voor bij mensen met familieleden met de ziekte. De meeste mensen met IBD heb deze familiegeschiedenis niet.
Risicofactoren
- Leeftijd. De meeste mensen die zich ontwikkelen IBD worden gediagnosticeerd voordat ze 30 jaar oud zijn.
- Familiegeschiedenis. U loopt een groter risico als u een naast familielid heeft – zoals een ouder, broer of zus of kind – met de ziekte.
-
Het roken van sigaretten. Het roken van sigaretten is de belangrijkste beheersbare risicofactor voor het ontwikkelen van de ziekte van Crohn.
Het roken van tabak kan colitis ulcerosa helpen voorkomen. De schade aan de algehele gezondheid weegt echter zwaarder dan de eventuele voordelen, en stoppen met roken kan de algemene gezondheid van uw spijsverteringskanaal verbeteren, evenals vele andere gezondheidsvoordelen bieden.
- Niet-steroïde ontstekingsremmende medicijnen. Deze medicijnen omvatten ibuprofen (Advil, Motrin IB), naproxennatrium (Aleve), diclofenac-natrium en anderen. Deze medicijnen kunnen het risico op ontwikkeling vergroten IBD of de ziekte verergeren bij mensen die dit hebben IBD.
Complicaties van inflammatoire darmaandoeningen
Colitis ulcerosa en de ziekte van Crohn hebben enkele complicaties gemeen en andere complicaties die specifiek zijn voor elke ziekte. Complicaties die bij beide ziekten worden aangetroffen, kunnen zijn:
- Darmkanker. Als u colitis ulcerosa of de ziekte van Crohn heeft die het grootste deel van uw dikke darm aantast, kan uw risico op darmkanker toenemen. Screening op kanker begint meestal ongeveer acht tot tien jaar nadat de diagnose is gesteld. Vraag uw arts wanneer en hoe vaak u deze test moet laten doen.
- Huid-, oog- en gewrichtsontsteking. Bepaalde aandoeningen, waaronder artritis, huidlaesies en oogontsteking (uveïtis), kunnen optreden tijdens IBD opflakkeringen.
- Bijwerkingen van medicijnen. Bepaalde medicijnen voor IBD gaan gepaard met een klein risico op het ontwikkelen van bepaalde kankers. Corticosteroïden kunnen in verband worden gebracht met een risico op osteoporose, hoge bloeddruk en andere aandoeningen.
- Primaire scleroserende cholangitis. In deze toestand veroorzaakt een ontsteking littekens in de galwegen, waardoor ze uiteindelijk smaller worden en geleidelijk leverschade veroorzaken.
- Bloedproppen. IBD verhoogt het risico op bloedstolsels in aders en slagaders.
Complicaties van de ziekte van Crohn kunnen zijn:
- Darmobstructie. De ziekte van Crohn tast de volledige dikte van de darmwand aan. Na verloop van tijd kunnen delen van de darm dikker en smaller worden, wat de stroom van spijsverteringsinhoud kan blokkeren. Mogelijk heeft u een operatie nodig om het zieke deel van uw darm te verwijderen.
- Ondervoeding. Diarree, buikpijn en krampen kunnen het voor u moeilijk maken om te eten of voor uw darmen om voldoende voedingsstoffen op te nemen om u te voeden. Het is ook gebruikelijk om bloedarmoede te ontwikkelen als gevolg van een laag ijzergehalte of vitamine B12 veroorzaakt door de ziekte.
- Fistels. Soms kan een ontsteking zich volledig door de darmwand uitstrekken, waardoor een fistel ontstaat – een abnormale verbinding tussen verschillende lichaamsdelen. Fistels in de buurt van of rond het anale gebied zijn de meest voorkomende soort. In sommige gevallen kan een fistel geïnfecteerd raken en een abces vormen.
- Anale kloof. Dit is een klein scheurtje in het weefsel dat de anus bekleedt of in de huid rond de anus waar infecties kunnen optreden. Het wordt vaak geassocieerd met pijnlijke stoelgang en kan leiden tot een perianale fistel.
Complicaties van colitis ulcerosa kunnen zijn:
- Giftige megacolon. Door colitis ulcerosa kan de dikke darm snel verwijden en opzwellen, een ernstige aandoening die bekend staat als toxisch megacolon.
- Een gat in de dikke darm (geperforeerde dikke darm). Een geperforeerde dikke darm wordt meestal veroorzaakt door toxisch megacolon, maar kan ook op zichzelf voorkomen.
- Ernstige uitdroging. Overmatige diarree kan uitdroging tot gevolg hebben.
Diagnose van inflammatoire darmaandoeningen
Uw arts zal waarschijnlijk pas een diagnose van inflammatoire darmaandoeningen stellen nadat hij andere mogelijke oorzaken van uw symptomen heeft uitgesloten. Om een diagnose van te helpen bevestigen IBDheb je een combinatie van tests en procedures nodig:
Labotests
- Tests voor bloedarmoede of infectie. Uw arts kan bloedtesten voorstellen om te controleren op bloedarmoede – een aandoening waarbij er niet genoeg rode bloedcellen zijn om voldoende zuurstof naar uw weefsels te transporteren – of om te controleren op tekenen van infectie door bacteriën of virussen.
- Ontlasting studies. Mogelijk moet u een ontlastingsmonster verstrekken zodat uw arts kan testen op verborgen (occult) bloed of organismen, zoals parasieten, in uw ontlasting.
Endoscopische procedures
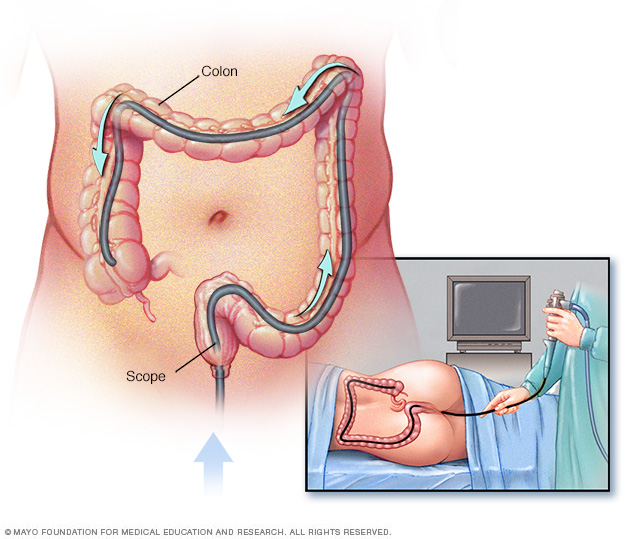
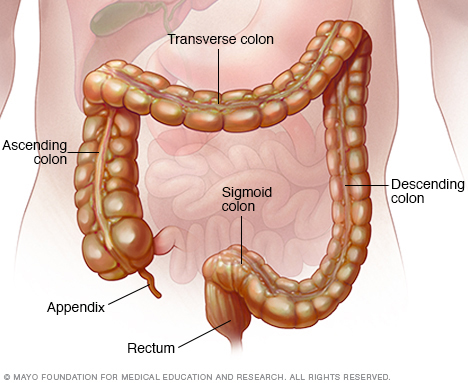
- Colonoscopie. Met dit onderzoek kan uw arts uw hele dikke darm bekijken met behulp van een dunne, flexibele, verlichte buis met aan het uiteinde een camera. Tijdens de procedure kan uw arts ook kleine weefselmonsters (biopsie) nemen voor laboratoriumanalyse. Een biopsie is de manier om de diagnose te stellen IBD versus andere vormen van ontsteking.
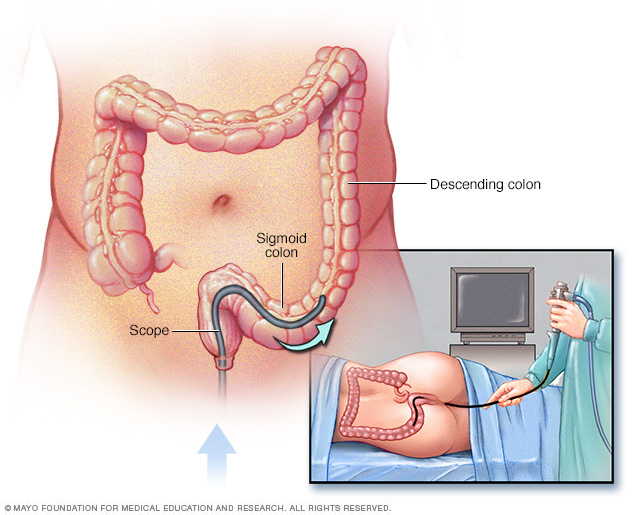
- Flexibele sigmoïdoscopie. Uw arts gebruikt een dunne, flexibele, verlichte buis om het rectum en de sigmoïde, het laatste deel van uw dikke darm, te onderzoeken. Als uw dikke darm ernstig ontstoken is, kan uw arts deze test uitvoeren in plaats van een volledige colonoscopie.
- Bovenste endoscopie. Bij deze procedure gebruikt uw arts een slanke, flexibele, verlichte buis om de slokdarm, de maag en het eerste deel van de dunne darm (twaalfvingerige darm) te onderzoeken. Hoewel het zelden voorkomt dat deze gebieden betrokken zijn bij de ziekte van Crohn, kan deze test worden aanbevolen als u last heeft van misselijkheid en braken, moeite heeft met eten of pijn in de bovenbuik heeft.
- Capsule-endoscopie. Deze test wordt soms gebruikt om de ziekte van Crohn te diagnosticeren waarbij uw dunne darm betrokken is. U slikt een capsule met een camera erin. De beelden worden doorgestuurd naar een recorder die u aan uw riem draagt, waarna de capsule pijnloos uw lichaam verlaat in uw ontlasting. Mogelijk heeft u nog steeds een endoscopie met een biopsie nodig om de diagnose van de ziekte van Crohn te bevestigen. Capsule-endoscopie mag niet worden uitgevoerd als er een darmobstructie is.
- Ballonondersteunde enteroscopie. Voor deze test wordt een scoop gebruikt in combinatie met een apparaat dat een overtube wordt genoemd. Met dit apparaat kan de arts verder in de dunne darm kijken waar standaard endoscopen niet reiken. Deze techniek is handig wanneer een capsule-endoscopie afwijkingen vertoont, maar de diagnose is nog steeds in het geding.
Beeldvormingsprocedures
- Röntgenfoto. Als u ernstige symptomen heeft, kan uw arts een standaard röntgenfoto van uw buikstreek gebruiken om ernstige complicaties, zoals een geperforeerde dikke darm, uit te sluiten.
- Computertomografie (CT) -scan. Mogelijk hebt u een CT scan – een speciale röntgentechniek die meer details geeft dan een standaard röntgenfoto. Deze test kijkt zowel naar de gehele darm als naar weefsels buiten de darm. CT enterografie is iets speciaals CT scan die betere beelden van de dunne darm oplevert. Deze test heeft in veel medische centra barium-röntgenstralen vervangen.
- Magnetische resonantiebeeldvorming (MRI). Een MRI scanner gebruikt een magnetisch veld en radiogolven om gedetailleerde afbeeldingen van organen en weefsels te maken. Een MRI is vooral handig voor het evalueren van een fistel rond het anale gebied (bekken MRI) of de dunne darm (DHR enterografie). in tegenstelling tot CT, er is geen blootstelling aan straling met MRI.
.














Discussion about this post