Wat is de ziekte van Kawasaki?
De ziekte van Kawasaki veroorzaakt zwelling (ontsteking) in de wanden van middelgrote slagaders door het hele lichaam. Deze ziekte treft vooral kinderen. De ontsteking heeft de neiging de kransslagaders te beïnvloeden, die de hartspier van bloed voorzien.
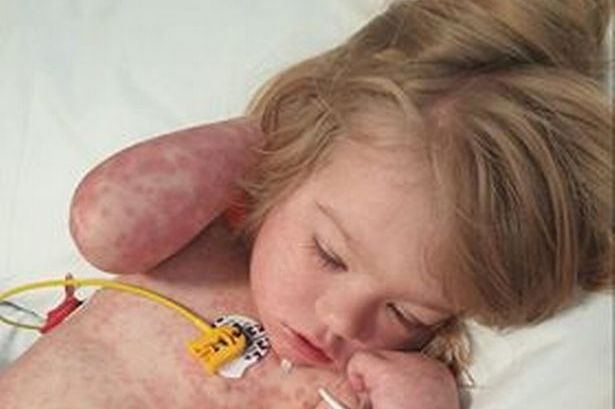
De ziekte van Kawasaki wordt soms mucocutaan lymfeknoopsyndroom genoemd, omdat deze ziekte ook klieren aantast die opzwellen tijdens een infectie (lymfeklieren), de huid en de slijmvliezen in de mond, neus en keel.
Tekenen van de ziekte van Kawasaki, zoals hoge koorts en schilferende huid, kunnen beangstigend zijn. Het goede nieuws is dat de ziekte van Kawasaki meestal te behandelen is en dat de meeste kinderen zonder ernstige problemen van de ziekte van Kawasaki herstellen.
Symptomen van de ziekte van Kawasaki
Symptomen van de ziekte van Kawasaki verschijnen meestal in drie fasen.
1e fase
Symptomen van de eerste fase kunnen zijn:
- Een koorts die vaak hoger is dan 102,2 graden F (39 graden C) en langer dan drie dagen aanhoudt
- Extreem rode ogen zonder dikke afscheiding
- Een uitslag op het grootste deel van het lichaam en in het genitale gebied
- Rode, droge, gebarsten lippen en een extreem rode, gezwollen tong
- Gezwollen, rode huid op de handpalmen en de voetzolen
- Gezwollen lymfeklieren in de nek en misschien ergens anders
- Prikkelbaarheid

2e fase
In de tweede fase van deze ziekte kan uw kind zich ontwikkelen:
- Peeling van de huid van handen en voeten, vooral de toppen van de vingers en tenen, vaak in grote vellen
- Gewrichtspijn
- Diarree
- Braken
- Buikpijn
3e fase
In de derde fase van de ziekte verdwijnen de symptomen langzaam, tenzij zich complicaties voordoen. Het kan wel acht weken duren voordat het energieniveau weer normaal lijkt.
Wanneer moet je naar een dokter?
Als uw kind koorts heeft die langer dan drie dagen aanhoudt, neem dan contact op met de arts van uw kind. Raadpleeg ook de arts van uw kind als uw kind koorts heeft samen met vier of meer van de volgende symptomen:
- Roodheid in beide ogen
- Een erg rode, gezwollen tong
- Roodheid van de handpalmen of voetzolen
- Peeling van de huid
- Uitslag
- Gezwollen lymfeklieren
Door de ziekte van Kawasaki binnen 10 dagen na het begin te behandelen, kan de kans op blijvende schade aanzienlijk worden verkleind.
Oorzaken
Niemand weet wat de oorzaak is van de ziekte van Kawasaki, maar wetenschappers geloven niet dat de ziekte van persoon tot persoon besmettelijk is. Een aantal theorieën brengt deze ziekte in verband met bacteriën, virussen of andere omgevingsfactoren, maar geen enkele is bewezen. Bepaalde genen kunnen ervoor zorgen dat uw kind meer kans heeft om de ziekte van Kawasaki te krijgen.
Risicofactoren
Er zijn drie dingen bekend die het risico van uw kind om de ziekte van Kawasaki te ontwikkelen, verhogen.
- Leeftijd. Kinderen jonger dan 5 jaar lopen het grootste risico op de ziekte van Kawasaki.
- Seks. Jongens hebben iets meer kans dan meisjes om de ziekte van Kawasaki te ontwikkelen.
- Etniciteit. Kinderen van Aziatische of Pacifische eilanden, zoals Japans of Koreaans, hebben vaker de ziekte van Kawasaki.
Complicaties van de ziekte van Kawasaki
De ziekte van Kawasaki is een belangrijke oorzaak van verworven hartaandoeningen bij kinderen. Met een effectieve behandeling lopen echter maar een paar kinderen blijvende schade op.
Hartcomplicaties zijn onder meer:
- Ontsteking van bloedvaten, meestal de kransslagaders, die het hart van bloed voorzien
- Ontsteking van de hartspier
- Hartklepproblemen
Elk van deze complicaties kan het hart van uw kind beschadigen. Ontsteking van de kransslagaders kan leiden tot verzwakking en uitpuilen van de slagaderwand (aneurysma). Aneurysma’s verhogen het risico op bloedstolsels, wat kan leiden tot een hartaanval of levensbedreigende interne bloedingen.
Bij een zeer klein percentage van de kinderen die problemen met de kransslagader krijgen, kan de ziekte van Kawasaki de dood veroorzaken, zelfs bij behandeling.
Diagnose
Er is geen specifieke test beschikbaar om de ziekte van Kawasaki te diagnosticeren. Diagnose omvat het uitsluiten van andere ziekten die vergelijkbare symptomen veroorzaken, waaronder:
- Roodvonk, veroorzaakt door streptokokkenbacteriën en resulteert in koorts, huiduitslag, koude rillingen en keelpijn
- Juveniele reumatoïde artritis
- Stevens-Johnson-syndroom, een aandoening van de slijmvliezen
- Giftige schock syndroom
- Mazelen
- Bepaalde door teken overgedragen ziekten, zoals Rocky Mountain spotted fever
De arts zal een lichamelijk onderzoek doen en bloed- en urinetests bestellen om de diagnose te helpen. Tests kunnen zijn:
-
Bloedtesten. Bloedonderzoek helpt andere ziekten uit te sluiten en het aantal bloedcellen van uw kind te controleren. Een hoog aantal witte bloedcellen en de aanwezigheid van bloedarmoede en ontsteking zijn tekenen van de ziekte van Kawasaki.
Testen op een stof genaamd B-type natriuretisch peptide (BNP) die vrijkomt wanneer het hart onder stress staat, kan nuttig zijn bij het diagnosticeren van de ziekte van Kawasaki. Er is echter meer onderzoek nodig om deze bevinding te bevestigen.
- Elektrocardiogram. Elektroden worden op de huid bevestigd om de elektrische impulsen van de hartslag van uw kind te meten. De ziekte van Kawasaki kan hartritmeproblemen veroorzaken.
- Echocardiogram. Deze test maakt gebruik van echografiebeelden om te laten zien hoe goed het hart werkt en kan helpen bij het identificeren van problemen met de kransslagaders.
Behandeling van de ziekte van Kawasaki
Om het risico op complicaties te verkleinen, zal de arts van uw kind de behandeling voor de ziekte van Kawasaki zo snel mogelijk willen starten, bij voorkeur terwijl uw kind nog koorts heeft. Het doel van de eerste behandeling is om koorts en ontstekingen te verminderen en hartbeschadiging te voorkomen.
Behandeling voor de ziekte van Kawasaki kan zijn:
- Gamma-globuline. Infusie van een immuuneiwit (gammaglobuline) door een ader (intraveneus) kan het risico op coronaire problemen verminderen.
-
Aspirine. Hoge doses aspirine kunnen helpen bij het behandelen van ontstekingen. Aspirine kan ook pijn en gewrichtsontsteking verminderen, evenals de koorts verminderen.
De behandeling met Kawasaki is een zeldzame uitzondering op de regel dat aspirine niet aan kinderen mag worden gegeven. Aspirine is in verband gebracht met het syndroom van Reye, een zeldzame maar mogelijk levensbedreigende aandoening, bij kinderen die herstellen van waterpokken of griep. Kinderen mogen alleen aspirine krijgen onder toezicht van een arts.
Vanwege het risico op ernstige complicaties wordt de eerste behandeling voor de ziekte van Kawasaki meestal in een ziekenhuis gegeven.
Na de eerste behandeling
Als de koorts eenmaal afneemt, kan het zijn dat uw kind gedurende ten minste zes weken en langer een lage dosis aspirine moet gebruiken als uw kind een coronair aneurysma ontwikkelt. Aspirine helpt stolling te voorkomen.
Als uw kind tijdens de behandeling echter griep of waterpokken krijgt, moet uw kind mogelijk stoppen met het gebruik van aspirine. Het gebruik van aspirine is in verband gebracht met het syndroom van Reye, een zeldzame maar mogelijk levensbedreigende aandoening die het bloed, de lever en de hersenen van kinderen en tieners kan aantasten na een virale infectie.
Met de behandeling kan uw kind kort na de eerste behandeling met gammaglobuline beginnen te verbeteren. Zonder behandeling duurt de ziekte van Kawasaki gemiddeld 12 dagen. Hartcomplicaties kunnen echter langer aanhouden.
Hartproblemen volgen
Als uw kind tekenen van hartproblemen heeft, kan de arts vervolgtesten aanbevelen om de gezondheid van het hart van uw kind met regelmatige tussenpozen te controleren, vaak zes tot acht weken nadat de ziekte is begonnen, en dan weer na zes maanden.
Als de hartproblemen aanhouden, wordt u mogelijk doorverwezen naar een arts die gespecialiseerd is in de behandeling van hartaandoeningen bij kinderen (kindercardioloog). De behandeling van hartcomplicaties die verband houden met de ziekte van Kawasaki, hangt af van het type hartaandoening dat aanwezig is. Als een aneurysma van de kransslagader scheurt, kan de behandeling anticoagulantia, plaatsing van een stent of een bypass-operatie omvatten.
Wacht met vaccineren
Als uw kind gammaglobuline heeft gekregen, is het een goed idee om ten minste 11 maanden te wachten om het waterpokken- of mazelenvaccin te krijgen, omdat gammaglobuline de werking van deze vaccinaties kan beïnvloeden.
Ik ga naar een dokter
U zult waarschijnlijk eerst een kinderarts bezoeken. In sommige gevallen kan uw kind echter ook worden doorverwezen naar een arts die gespecialiseerd is in de behandeling van kinderen met hartaandoeningen (kindercardioloog).
Omdat afspraken kort kunnen zijn en er vaak veel te bespreken valt, is het een goed idee om goed voorbereid te zijn. Hier is wat informatie om u voor te bereiden op uw afspraak, evenals wat u kunt verwachten van de arts van uw kind.
Wat je kunt doen
- Schrijf alle tekenen en symptomen op die uw kind ervaart, inclusief alles dat misschien niet gerelateerd lijkt. Probeer bij te houden hoe hoog de koorts van uw kind is geweest en hoe lang deze heeft geduurd.
- Maak een lijst van alle medicijnen, vitamines of supplementen die uw kind gebruikt.
- Vraag een familielid of vriend om met je mee te doen, zo mogelijk. Soms kan het moeilijk zijn om alle informatie die u tijdens een afspraak heeft gekregen, te onthouden. Iemand die u begeleidt, herinnert zich misschien iets dat u hebt gemist of vergeten.
- Schrijf een lijst met vragen op om uw arts te vragen.
Uw tijd met uw arts kan beperkt zijn, dus het opstellen van een lijst met vragen zal u helpen het meeste uit uw afspraak te halen. Voor de ziekte van Kawasaki zijn enkele basisvragen die u aan de arts van uw kind kunt stellen:
- Wat is de meest waarschijnlijke oorzaak van de tekenen en symptomen van mijn kind?
- Zijn er andere mogelijke oorzaken voor zijn of haar tekenen en symptomen?
- Heeft mijn kind testen nodig?
- Hoe lang duren de tekenen en symptomen?
- Welke behandelingen zijn er beschikbaar en welke raadt u aan?
- Wat zijn de mogelijke bijwerkingen van de behandelingen?
- Zijn er stappen die ik kan nemen om mijn kind comfortabeler te maken?
- Op welke tekenen of symptomen moet ik letten die erop kunnen wijzen dat hij of zij erger wordt?
- Wat is de prognose op lange termijn van mijn kind?
- Zijn er brochures of ander gedrukt materiaal dat ik mee naar huis kan nemen? Welke websites raadt u aan om te bezoeken?
Aarzel niet om naast de vragen die u aan uw arts heeft gesteld, eventuele aanvullende vragen te stellen die tijdens uw afspraak naar voren kunnen komen.
Wat uw arts kan vragen
De arts van uw kind zal u waarschijnlijk een aantal vragen stellen. Als u klaar bent om ze te beantwoorden, kan er tijd worden gereserveerd om punten te bespreken waaraan u meer tijd wilt besteden. De arts van uw kind kan vragen:
- Wanneer begon uw kind symptomen te krijgen?
- Hoe ernstig zijn de tekenen en symptomen? Hoe hoog is de koorts van uw kind? Hoe lang duurde het?
- Wat lijkt de symptomen te verbeteren?
- Wat lijkt de symptomen te verergeren?
- Is uw kind blootgesteld aan infectieziekten?
- Heeft uw kind medicijnen gebruikt?
- Heeft uw kind allergieën?
.













Discussion about this post