| Plantaire fasciitis | |
|---|---|
| Andere namen | Plantaire fasciose, plantaire fasciopathie, joggershak, hielspoorsyndroom |
 |
|
| Meest voorkomende pijngebieden bij plantaire fasciitis | |
| Specialiteit | Orthopedie, sportgeneeskunde, plastische chirurgie, podotherapie |
| Symptomen | Pijn in de hiel en onderkant van de voet |
| Gebruikelijk begin | Geleidelijk |
| Oorzaken | Onduidelijk |
| Risicofactoren | Overmatig gebruik (langdurig staan), zwaarlijvigheid, naar binnen rollen van de voet |
| Diagnostische methode | Gebaseerd op symptomen, echografie |
| Differentiële diagnose | Artrose, spondylitis ankylopoetica, hielkussen-syndroom, reactieve artritis |
| Behandeling | Conservatief management |
| Frequentie | ~ 4% |
Plantaire fasciitis is een aandoening van het bindweefsel dat de voetboog ondersteunt. Het resulteert in pijn in de hiel en onderkant van de voet die meestal het ernstigst is bij de eerste stappen van de dag of na een rustperiode. Pijn wordt ook vaak veroorzaakt door de voet en tenen naar het scheenbeen toe te buigen. De pijn treedt meestal geleidelijk op en treft in ongeveer een derde van de gevallen beide voeten.
De oorzaak van plantaire fasciitis is niet helemaal duidelijk. Risicofactoren zijn onder meer overmatig gebruik, zoals langdurig staan, meer lichaamsbeweging en obesitas. Het wordt ook geassocieerd met het naar binnen rollen van de voet, een strakke achillespees en een zittende levensstijl. Het is onduidelijk of hielspoor een rol speelt bij het veroorzaken van plantaire fasciitis, hoewel ze vaak voorkomen bij mensen met de aandoening. Plantaire fasciitis is een aandoening van de inbrengplaats van het ligament op het bot dat wordt gekenmerkt door microscheurtjes, afbraak van collageen en littekens. Omdat ontsteking een mindere of geen rol speelt, stelde een review voor om de naam ervan te wijzigen plantaire fasciose. De presentatie van de symptomen is over het algemeen de basis voor de diagnose; waarbij echografie soms nuttig is als er onzekerheid is. Andere aandoeningen met vergelijkbare symptomen zijn osteoartritis, spondylitis ankylopoetica, hielkussensyndroom en reactieve artritis.
De meeste gevallen van plantaire fasciitis verdwijnen met de tijd en conservatieve behandelingsmethoden. De eerste weken wordt de getroffenen meestal geadviseerd om te rusten, hun activiteiten te veranderen, pijnstillers te nemen en zich uit te strekken. Als dit niet voldoende is, kunnen fysiotherapie, orthesen, spalken of steroïde-injecties opties zijn. Als deze maatregelen niet effectief zijn, kunnen aanvullende maatregelen extracorporale schokgolftherapie of chirurgie omvatten.
Tussen 4% en 7% van de algemene bevolking heeft op elk moment hielpijn: ongeveer 80% hiervan is te wijten aan plantaire fasciitis. Ongeveer 10% van de mensen heeft de aandoening ooit in hun leven. Het komt vaker voor met de leeftijd. Het is onduidelijk of het ene geslacht meer getroffen is dan het andere.
Symptomen van plantaire fasciitis
Wanneer plantaire fasciitis optreedt, is de pijn meestal scherp en meestal eenzijdig (70% van de gevallen). Het dragen van gewicht op de hiel na lange perioden van rust verergert de hielpijn bij getroffen personen. Mensen met fasciitis plantaris melden vaak dat hun symptomen het meest intens zijn tijdens hun eerste stappen nadat ze uit bed komen of na langdurig zitten. Symptomen verbeteren doorgaans als u blijft lopen. Zeldzame, maar gemelde symptomen zijn onder meer gevoelloosheid, tintelingen, zwelling of uitstralende pijn. Meestal zijn er geen koorts of nachtelijk zweten.
Als de plantaire fascia te veel wordt gebruikt in de setting van plantaire fasciitis, kan de plantaire fascia scheuren. Typische tekenen en symptomen van plantaire fascia-ruptuur zijn onder meer een klik- of klikgeluid, aanzienlijke lokale zwelling en acute pijn in de onderkant van de voet.
Risicofactoren
Geïdentificeerde risicofactoren voor plantaire fasciitis zijn onder meer overmatig rennen, langdurig op harde oppervlakken staan, hoge voetbogen, de aanwezigheid van ongelijkheid in beenlengte en platvoeten. De neiging van platvoeten om overmatig naar binnen te rollen tijdens het lopen of rennen, maakt ze gevoeliger voor plantaire fasciitis. 70% van de mensen met plantaire fasciitis komt voor en is een onafhankelijke risicofactor.
Plantaire fasciitis is meestal een gevolg van een biomechanische onbalans die een verhoogde hoeveelheid spanning veroorzaakt langs de plantaire fascia.
Oorzaken van plantaire fascitis zijn als volgt:
1) Het hielbot belasten 2) Hardlopen op het harde oppervlak 3) Overmatig gewicht of obesitas 4) Niet het juiste schoeisel of inlegzolen dragen 5) Diabetes 6) Platvoeten of hoge voetboog hebben
Studies vinden consequent een sterke associatie tussen een verhoogde body mass index en plantaire fasciitis bij de niet-atletische populatie. Deze associatie tussen gewicht en plantaire fasciitis is niet aanwezig bij de atletische populatie. Beklemming van de achillespees en ongepast schoeisel zijn ook geïdentificeerd als significante risicofactoren.
Diagnose van plantaire fasciitis
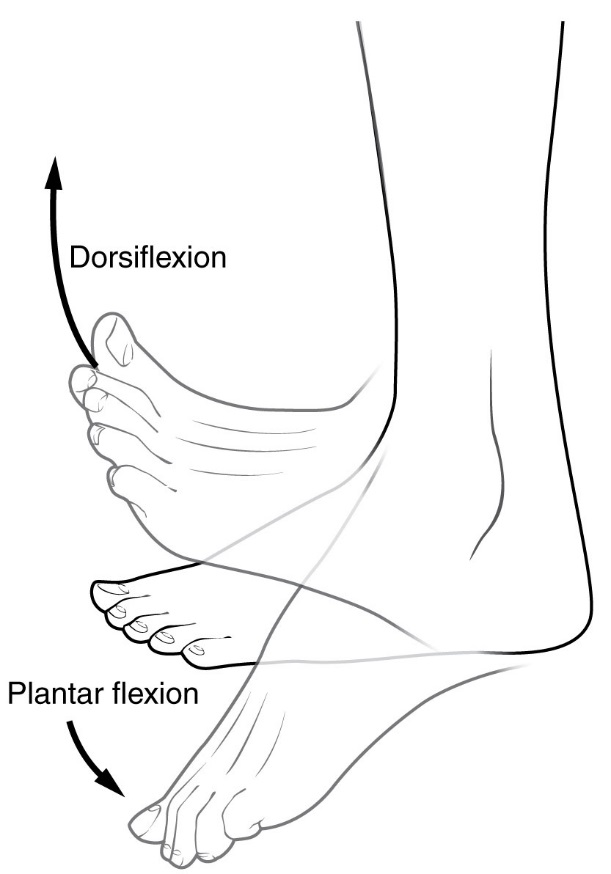
Een beklemming van de achillespees is een risicofactor voor plantaire fasciitis. Het kan leiden tot verminderde dorsaalflexie van de voet.

Hielbeen met hielspoor (rode pijl)

Verdikte plantaire fascia bij echografie
Plantaire fasciitis wordt meestal gediagnosticeerd door een zorgverlener na overweging van iemands presentatiegeschiedenis, risicofactoren en klinisch onderzoek. Palpatie langs de binnenkant van het hielbeen op de zool kan gevoeligheid opwekken tijdens het lichamelijk onderzoek. De voet kan een beperkte dorsaalflexie hebben als gevolg van overmatige beklemming van de kuitspieren of de achillespees. Dorsaalflexie van de voet kan de pijn opwekken als gevolg van het uitrekken van de plantaire fascia met deze beweging. Diagnostische beeldvormende onderzoeken zijn meestal niet nodig om plantaire fasciitis te diagnosticeren. Af en toe kan een arts besluiten dat beeldvormende onderzoeken (zoals röntgenfoto’s, diagnostische echografie of MRI) gerechtvaardigd zijn om ernstige oorzaken van voetpijn uit te sluiten.
Andere diagnoses die doorgaans worden overwogen, zijn onder meer fracturen, tumoren of systemische ziekten als de pijn van plantaire fasciitis niet adequaat reageert op conservatieve medische behandelingen. Bilaterale hielpijn of hielpijn in de context van een systemische ziekte kan erop wijzen dat een meer diepgaand diagnostisch onderzoek nodig is. Onder deze omstandigheden kunnen diagnostische tests zoals een CBC of serologische markers van ontsteking, infectie of auto-immuunziekte zoals C-reactief proteïne, bezinkingssnelheid van erytrocyten, antinucleaire antilichamen, reumafactor, HLA-B27, urinezuur of de ziekte van Lyme antilichamen kunnen ook worden verkregen. Neurologische gebreken kunnen aanleiding geven tot een onderzoek met elektromyografie om te controleren op schade aan de zenuwen of spieren.
Een incidentele bevinding in verband met deze aandoening is een hielspoor, een kleine benige verkalking op de calcaneus (hielbot), die kan worden aangetroffen bij tot 50% van degenen met plantaire fasciitis. In dergelijke gevallen is het de onderliggende plantaire fasciitis die de hielpijn veroorzaakt, en niet de uitloper zelf. De aandoening is verantwoordelijk voor het ontstaan van de uitloper, hoewel de klinische betekenis van hielspoor bij plantaire fasciitis onduidelijk blijft.
In beeld brengen
Medische beeldvorming is niet routinematig nodig. Het is duur en verandert meestal niet hoe plantaire fasciitis wordt beheerd. Als de diagnose niet klinisch duidelijk is, zijn röntgenfoto’s van de enkel van de zijkant de aanbevolen beeldvormingsmethode om andere oorzaken van hielpijn vast te stellen, zoals stressfracturen of de ontwikkeling van een botspoor.
De plantaire fascia heeft drie bundels: de centrale fascicula is het dikst op 4 mm, de laterale fascicle op 2 mm en de mediale is minder dan een millimeter dik. In theorie wordt plantaire fasciitis waarschijnlijker naarmate de plantaire fascia-dikte bij de calcaneale insertie toeneemt. Een dikte van meer dan 4,5 mm echografie en 4 mm op MRI zijn nuttig voor diagnose. Andere bevindingen op het gebied van beeldvorming, zoals verdikking van de plantaire aponeurose, zijn niet-specifiek en hebben een beperkte bruikbaarheid bij het diagnosticeren van plantaire fasciitis.
Driefasige botscan is een gevoelige methode om actieve plantaire fasciitis te detecteren. Bovendien kan een driefasige botscan worden gebruikt om de respons op de therapie te volgen, zoals blijkt uit een verminderde opname na injecties met corticosteroïden.
Differentiële diagnose
De differentiële diagnose voor hielpijn is uitgebreid en omvat pathologische entiteiten, waaronder, maar niet beperkt tot, de volgende: calcaneale stressfractuur, calcaneale bursitis, osteoartritis, spinale stenose waarbij de zenuwwortels van de lumbale spinale zenuw 5 (L5) of sacrale spinale zenuw 1 betrokken zijn (S1), calcaneal fat pad-syndroom, uitgezaaide kanker van elders in het lichaam, hypothyreoïdie, seronegatieve spondylopartopathieën zoals reactieve artritis, spondylitis ankylopoetica of reumatoïde artritis (waarschijnlijker als pijn aanwezig is in beide hielen), plantaire fascia-ruptuur en compressie neuropathieën zoals tarsaaltunnelsyndroom of botsing van de mediale calcaneuszenuw.
Een beslissing over een diagnose van plantaire fasciitis kan meestal worden gemaakt op basis van iemands medische geschiedenis en lichamelijk onderzoek. Wanneer een arts een breuk, infectie of een andere ernstige onderliggende aandoening vermoedt, kan hij een röntgenfoto laten onderzoeken. Röntgenfoto’s zijn niet nodig om te screenen op plantaire fasciitis voor mensen die veel staan of lopen op het werk, tenzij beeldvorming anders is aangegeven.
Behandeling van plantaire fasciitis
Niet-chirurgisch

Een paar inlegzolen in schoenen kunnen worden geprobeerd
Ongeveer 90% van de gevallen van plantaire fasciitis verbetert binnen zes maanden met conservatieve behandeling en binnen een jaar, ongeacht de behandeling. Getroffen mensen gebruiken veel behandelingen voor plantaire fasciitis. De meeste hebben weinig bewijs om hun gebruik te ondersteunen en worden niet voldoende bestudeerd. Eerstelijns conservatieve benaderingen omvatten rust-, massage-, warmte-, ijs- en kalfversterkende oefeningen; technieken om de kuitspieren, de achillespees en de fascia plantaris te strekken; gewichtsvermindering bij overgewicht of obesitas; en niet-steroïde anti-inflammatoire geneesmiddelen (NSAID’s) zoals aspirine of ibuprofen. Het gebruik van NSAID’s om plantaire fasciitis te behandelen is gebruikelijk, maar het gebruik ervan lost de pijn niet op bij 20% van de mensen.
Als plantaire fasciitis gedurende ten minste drie maanden niet reageert op conservatieve behandeling, kan extracorporale schokgolftherapie (ESWT) worden overwogen. Bewijs uit meta-analyses suggereert dat significante pijnverlichting tot een jaar na de procedure aanhoudt. Het debat over de werkzaamheid van de therapie is echter blijven bestaan. ESWT wordt uitgevoerd met of zonder anesthesie, hoewel studies suggereren dat het toedienen van anesthesie de effectiviteit van de procedure vermindert. Complicaties van ESWT zijn zeldzaam en meestal goedaardig als ze aanwezig zijn. Bekende complicaties van ESWT zijn de ontwikkeling van een licht hematoom of ecchymose, roodheid rond de plaats van de procedure of migraine.
Corticosteroïde-injecties worden soms gebruikt voor gevallen van plantaire fasciitis die ongevoelig zijn voor meer conservatieve maatregelen. Er is voorlopig bewijs dat geïnjecteerde corticosteroïden effectief zijn voor kortdurende pijnverlichting tot een maand, maar daarna niet.
Orthopedische hulpmiddelen en specifieke tapetechnieken kunnen pronatie van de voet verminderen en daardoor de belasting van de plantaire fascia verminderen, wat resulteert in pijnverbetering. Het bewijs ter ondersteuning van het gebruik van voetorthesen is gemengd, en sommige duiden op pijnverlichting op korte termijn tot wel drie maanden. De effectiviteit van op maat gemaakte orthesen op de lange termijn voor pijnvermindering plantaire fasciitis vereist aanvullend onderzoek.
Een andere behandelingstechniek staat bekend als plantaire iontoforese. Bij deze techniek worden ontstekingsremmende stoffen zoals dexamethason of azijnzuur topisch op de voet aangebracht en deze stoffen met een elektrische stroom door de huid geleid. Er zijn aanwijzingen dat het gebruik van nachtspalken gedurende 1 tot 3 maanden wordt ondersteund om pijn in de fasciitis plantaris die al zes maanden aanhoudt, te verlichten. De nachtspalken zijn ontworpen om de enkel in een neutrale positie te houden en te houden, waardoor de kuit en de fascia plantaris passief worden gestrekt tijdens de slaap.
Chirurgie
Plantaire fasciotomie is een chirurgische behandeling en het laatste redmiddel voor refractaire plantaire fasciitispijn. Als plantaire fasciitis niet verdwijnt na zes maanden conservatieve behandeling, wordt de procedure als een laatste redmiddel beschouwd. Er bestaan minimaal invasieve en endoscopische benaderingen van plantaire fasciotomie, maar hiervoor is een specialist nodig die bekend is met specifieke apparatuur. De beschikbaarheid van deze chirurgische technieken is beperkt vanaf 2012. Een studie uit 2012 wees uit dat 76% van de mensen die een endoscopische plantaire fasciotomie ondergingen, hun symptomen volledig verlichtten en weinig complicaties hadden (niveau IV-bewijs). Verwijdering van hielspoor tijdens plantaire fasciotomie lijkt het chirurgische resultaat niet te verbeteren.
.













Discussion about this post