Rectale kanker is een ziekte waarbij kwaadaardige (kanker) cellen worden gevormd in de weefsels van het rectum. In dit artikel leert u meer over het proces voor het diagnosticeren en behandelen van endeldarmkanker.

Diagnose van rectale kanker
Tests om endeldarmkanker te diagnosticeren
Rectale kanker kan worden gevonden tijdens een screeningstest voor colorectale kanker. Of rectumkanker kan worden vermoed op basis van uw symptomen. Tests en procedures die worden gebruikt om de diagnose te bevestigen, zijn onder meer:
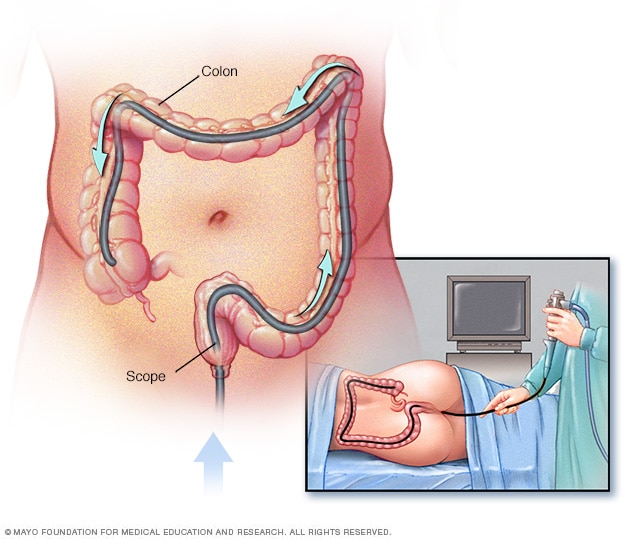
- Gebruik een scoop om de binnenkant van uw dikke darm en endeldarm te onderzoeken (colonoscopie). Colonoscopie maakt gebruik van een lange, flexibele buis (colonoscoop) die is bevestigd aan een videocamera en monitor om uw dikke darm en rectum te bekijken. Als er kanker in uw rectum wordt gevonden, kan uw arts aanbevelen om uw dikke darm te onderzoeken om op zoek te gaan naar andere verdachte gebieden.
-
Een weefselmonster nemen om te testen (biopsie). Als er verdachte gebieden worden gevonden, kan uw arts chirurgische instrumenten door de colonoscoop halen om weefselmonsters (biopsieën) te nemen voor analyse en poliepen te verwijderen.
Het weefselmonster wordt naar een laboratorium gestuurd voor onderzoek door artsen die gespecialiseerd zijn in het analyseren van bloed en lichaamsweefsel (pathologen). Tests kunnen bepalen of de cellen kanker zijn, of ze agressief zijn of niet, en welke genen in de kankercellen abnormaal zijn. Uw arts gebruikt deze informatie om uw prognose te begrijpen en uw behandelingsopties te bepalen.
Tests om te zoeken naar verspreiding van endeldarmkanker
Zodra u de diagnose rectumkanker heeft, is de volgende stap het bepalen van de omvang van de kanker (stadium). Het stadium van uw kanker helpt bij het bepalen van uw prognose en uw behandelingsopties.
Tests om het kankerstadium te bepalen, zijn onder meer:
- Volledig bloedbeeld (CBC). Deze test geeft het aantal verschillende soorten cellen in uw bloed weer. Een CBC laat zien of uw aantal rode bloedcellen laag is (bloedarmoede) of niet, wat erop wijst dat een tumor bloedverlies veroorzaakt. Een hoog aantal witte bloedcellen is een teken van infectie, wat een risico is als een rectumtumor door de wand van het rectum groeit.
- Bloedonderzoek om de orgaanfunctie te meten. Een chemiepanel is een bloedtest om niveaus van verschillende chemicaliën in het bloed te meten. Abnormale niveaus van sommige van deze chemicaliën kunnen erop wijzen dat kanker zich naar de lever heeft verspreid. Hoge niveaus van andere chemicaliën kunnen duiden op problemen met andere organen, zoals de nieren.
- Carcino-embryonaal antigeen (CEA). Kankers produceren soms stoffen die tumormarkers worden genoemd en die in het bloed kunnen worden opgespoord. Eén zo’n marker, carcino-embryonaal antigeen (CEA), kan hoger zijn dan normaal bij mensen met colorectale kanker. CEA-testen zijn met name handig om uw reactie op de behandeling te controleren.
- CT-scan van de borst. Deze beeldvormende test helpt te bepalen of endeldarmkanker is uitgezaaid naar andere organen, zoals de lever en de longen.
- MRI van het bekken. Een MRI geeft een gedetailleerd beeld van de spieren, organen en andere weefsels rondom een tumor in het rectum. Een MRI toont ook de lymfeklieren nabij het rectum en verschillende weefsellagen in de rectumwand.
Uw arts gebruikt informatie uit deze tests om uw kanker een stadium te geven. De stadia van endeldarmkanker worden aangegeven door Romeinse cijfers die variëren van 0 tot IV. Het laagste stadium duidt op kanker die beperkt is tot de bekleding van de binnenkant van het rectum. In stadium IV wordt de kanker als gevorderd beschouwd en is deze uitgezaaid (uitgezaaid) naar andere delen van het lichaam.
Behandeling van endeldarmkanker
Behandeling van rectumkanker is vaak een combinatie van therapieën. Indien mogelijk wordt een operatie gebruikt om de kankercellen weg te snijden. Andere behandelingsmethoden, zoals chemotherapie en bestralingstherapie, kunnen na een operatie worden gebruikt om eventuele overgebleven kankercellen te doden en het risico op terugkeer van kanker te verkleinen.
Als chirurgen bang zijn dat de kanker niet volledig kan worden afgesneden zonder de nabijgelegen organen en structuren te beschadigen, kan uw arts een combinatie van chemotherapie en bestralingstherapie aanbevelen als uw eerste behandeling. Deze gecombineerde behandelingen kunnen de kanker doen krimpen en het gemakkelijker maken om deze tijdens een operatie te verwijderen.
Chirurgie
Rectale kanker wordt vaak behandeld met een operatie om de kankercellen te verwijderen. Welke operatiemethode het beste voor u is, hangt af van uw specifieke situatie, zoals de locatie en het stadium van uw kanker, hoe agressief de kankercellen zijn, uw algehele gezondheid en uw voorkeuren.
Operatiemethoden die worden gebruikt om endeldarmkanker te behandelen, zijn onder meer:
-
Zeer kleine kankers verwijderen uit de binnenkant van het rectum. Zeer kleine rectumkankers kunnen worden verwijderd met behulp van een colonoscoop of een ander gespecialiseerd type scoop dat via de anus wordt ingebracht (transanale lokale excisie). Chirurgische instrumenten kunnen door de scoop worden gehaald om de kanker en een deel van het gezonde weefsel eromheen weg te snijden.
Deze operatiemethode kan een optie zijn als uw kanker klein is en het onwaarschijnlijk is dat deze zich verspreidt naar nabijgelegen lymfeklieren. Als uit een laboratoriumanalyse blijkt dat uw kankercellen agressief zijn of zich eerder naar de lymfeklieren verspreiden, kan uw arts een aanvullende operatie aanbevelen.
-
Het rectum geheel of gedeeltelijk verwijderen. Grotere rectumkankers die ver genoeg van het anale kanaal verwijderd zijn, kunnen worden verwijderd in een procedure (lage anterieure resectie) waarbij het rectum geheel of gedeeltelijk wordt verwijderd. Nabijgelegen weefsel en lymfeklieren worden ook verwijderd. Deze procedure spaart de anus zodat afvalstoffen het lichaam normaal kunnen verlaten.
Hoe de procedure wordt uitgevoerd, hangt af van de locatie van de kanker. Als kanker het bovenste deel van het rectum aantast, wordt dat deel van het rectum verwijderd en wordt de dikke darm vastgemaakt aan het resterende rectum (colorectale anastomose). Het hele rectum kan worden verwijderd als de kanker zich in het onderste deel van het rectum bevindt. Vervolgens wordt de dikke darm gevormd tot een buidel en vastgemaakt aan de anus (coloanale anastomose).
-
Het rectum en de anus verwijderen. Voor rectumkankers die zich in de buurt van de anus bevinden, is het misschien niet mogelijk om de kanker volledig te verwijderen zonder de spieren te beschadigen die de stoelgang regelen. In deze situaties kunnen chirurgen een operatie aanbevelen die abdominoperineale resectie (APR) wordt genoemd om het rectum, de anus en een deel van de dikke darm te verwijderen, evenals nabijgelegen weefsel en lymfeklieren.
De chirurg maakt een opening in de buik en bevestigt de resterende dikke darm (colostoma). Afval verlaat je lichaam door de opening en verzamelt zich in een zak die aan je buik wordt vastgemaakt.
Chemotherapie
Chemotherapie gebruikt medicijnen om kankercellen te vernietigen. Voor endeldarmkanker kan chemotherapie worden aanbevolen na een operatie om eventuele overgebleven kankercellen te doden.
Chemotherapie in combinatie met bestralingstherapie kan ook vóór een operatie worden gebruikt om een grote kanker te verkleinen, zodat deze gemakkelijker met een operatie kan worden verwijderd.
Chemotherapie kan ook worden gebruikt om symptomen van endeldarmkanker te verlichten die niet operatief kunnen worden verwijderd of die zich hebben verspreid naar andere delen van het lichaam.
Bestralingstherapie
Stralingstherapie maakt gebruik van krachtige energiebronnen, zoals röntgenstralen en protonen, om kankercellen te doden. Bij mensen met endeldarmkanker wordt bestralingstherapie vaak gecombineerd met chemotherapie waardoor de kans groter is dat de kankercellen door de bestraling worden beschadigd. Deze therapie kan na een operatie worden gebruikt om eventuele kankercellen te doden. Of deze therapie kan vóór de operatie worden gebruikt om een kanker te verkleinen en het gemakkelijker te verwijderen.
Als een operatie geen optie is, kan bestralingstherapie worden gebruikt om symptomen, zoals pijn, te verlichten.
Gecombineerde chemotherapie en bestralingstherapie
Door chemotherapie te combineren met bestralingstherapie (chemoradiotherapie) worden kankercellen kwetsbaarder voor bestraling. De combinatie wordt vaak gebruikt voor grotere endeldarmkanker en kankers met een hoger risico op terugkeer na een operatie.
Chemoradiotherapie kan worden aanbevolen:
- Voor de operatie. Chemoradiotherapie kan de kanker voldoende helpen verkleinen om een minder ingrijpende operatie mogelijk te maken. De gecombineerde behandeling kan de kans vergroten dat de operatie het anale gebied intact laat, zodat afvalstoffen het lichaam na de operatie normaal kunnen verlaten.
- Na de operatie. Als een operatie uw eerste behandeling was, kan uw arts daarna chemoradiotherapie aanbevelen als er een verhoogd risico is dat uw kanker terugkeert.
- Als primaire behandeling. Uw arts kan chemoradiotherapie aanbevelen om de groei van kanker onder controle te houden als uw endeldarmkanker vergevorderd is of als een operatie geen optie is.
Gerichte medicamenteuze therapie
Gerichte medicamenteuze behandelingen zijn gericht op specifieke afwijkingen die aanwezig zijn in kankercellen. Door deze afwijkingen te blokkeren, kunnen gerichte medicamenteuze behandelingen ervoor zorgen dat kankercellen afsterven.
Gerichte medicijnen worden meestal gecombineerd met chemotherapie. Gerichte medicijnen zijn doorgaans gereserveerd voor mensen met gevorderde endeldarmkanker.
Immunotherapie
Immunotherapie is een medicamenteuze behandeling die uw immuunsysteem gebruikt om kanker te bestrijden. Het ziektebestrijdende immuunsysteem van uw lichaam valt uw kanker mogelijk niet aan, omdat de kankercellen eiwitten produceren die hen helpen zich te verbergen voor de cellen van het immuunsysteem. Immunotherapie werkt door dat proces te verstoren.
Immunotherapie is meestal gereserveerd voor gevorderde endeldarmkanker.
Ondersteunende (palliatieve) zorg
Palliatieve zorg is gericht op het verlichten van pijn en andere symptomen van een ernstige ziekte. Palliatieve zorgspecialisten werken samen met u, uw gezin en uw andere artsen om uw lopende behandeling extra te ondersteunen.
Palliatieve zorg wordt verleend door een team van artsen, verpleegkundigen en andere speciaal opgeleide professionals. Palliatieve zorgteams streven naar verbetering van de kwaliteit van leven van mensen met kanker en hun families. Deze vorm van zorg wordt aangeboden naast curatieve of andere behandelingen die u mogelijk krijgt.
Voorbereiden op een afspraak met een dokter
Als uw arts vermoedt dat u endeldarmkanker heeft, wordt u waarschijnlijk doorverwezen naar een of meer specialisten die rectumkanker behandelen, waaronder:
- Een arts die spijsverteringsaandoeningen behandelt (gastro-enteroloog)
- Een arts die kanker behandelt (oncoloog)
- Een chirurg die gespecialiseerd is in procedures waarbij de dikke darm en het rectum betrokken zijn (colorectaal chirurg)
- Een arts die straling gebruikt om kanker te behandelen (radiotherapeut-oncoloog)
Hier zijn enkele dingen die u kunt doen voordat u deze artsen ontmoet:
- Kijk of u iets moet doen voor uw afspraak, zoals bepaalde voedingsmiddelen of medicijnen vermijden.
- Maak een lijst van al uw medicijnen, inclusief vitamines of supplementen.
- Overweeg om een familielid of vriend mee te nemen om aantekeningen te maken over wat uw artsen zeggen, zodat u zich kunt concentreren op het luisteren.
- Schrijf vragen op om aan uw arts te stellen.
Voor endeldarmkanker zijn hier enkele vragen die u misschien wilt stellen:
- In welk deel van het rectum bevindt mijn kanker zich?
- Wat is het stadium van mijn endeldarmkanker?
- Is mijn endeldarmkanker uitgezaaid naar andere delen van mijn lichaam?
- Heb ik meer tests nodig?
- Wat zijn de behandelingsmogelijkheden?
- Hoeveel verhoogt elke behandeling mijn kansen op genezing?
- Wat zijn de mogelijke bijwerkingen van elke behandelmethode?
- Welke invloed heeft elke behandelmethode op mijn dagelijks leven?
- Is er één behandelmethode die volgens jou het beste bij mij past?
- Wat zou je een familielid of vriend aanbevelen in dezelfde situatie?
- Hoeveel tijd kan ik nemen om een beslissing over de behandeling te nemen?
- Moet ik een second opinion vragen?
- Is er een document voor mij? Welke websites raadt u aan?












Discussion about this post