Werveltumoren tasten één wervel of meerdere wervels aan. Deze botten vormen de wervelkolom, op elkaar gestapeld en omsluiten en beschermen het ruggenmerg. Een werveltumor kan ook het ruggenmerg omvatten, hoewel die ruggenmergtumoren worden genoemd. Een complicatie van onbehandelde werveltumoren is een permanent verlies van beweging of gevoel onder de plaats van de tumor.
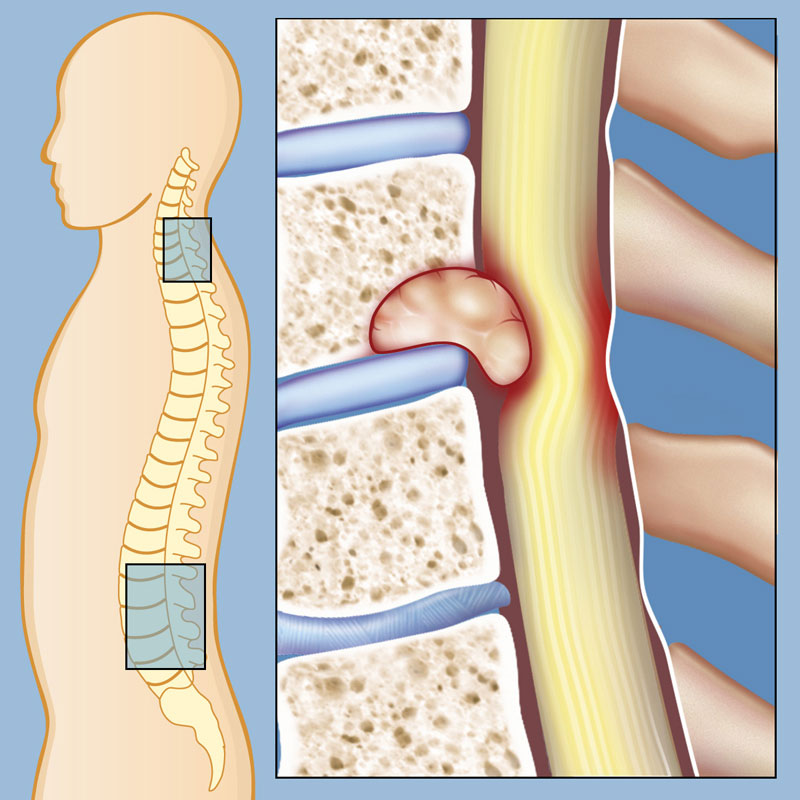
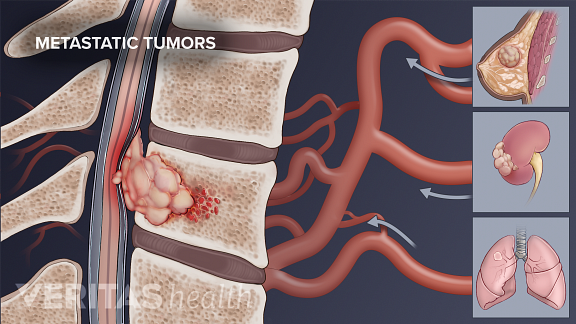
De meeste werveltumoren zijn kankerachtig en zijn uitgezaaid (uitgezaaid) van de oorspronkelijke tumorplaats naar de wervelkolom. De meest voorkomende kankers die zich naar de wervels verspreiden, zijn prostaat-, borst-, long- en nieren. Sommige werveltumoren vinden echter hun oorsprong in de wervels (dit worden primaire tumoren genoemd), zoals chordomen. Primaire tumoren van de wervel zijn zeer zeldzaam.
Zelfs goedaardige (niet-kankerachtige) werveltumoren kunnen levensbedreigend zijn, omdat ze de neurologische functie kunnen belemmeren door tegen het ruggenmerg of andere zenuwen in de omgeving te drukken. Een goedaardige tumor kan zelfs instabiliteit van de wervelkolom veroorzaken, het risico op fracturen vergroten en intense pijn veroorzaken.
Behandeling van vertebrale tumor
Idealiter is het doel van de behandeling van een werveltumor om de tumor volledig te verwijderen. Maar dit kan worden bemoeilijkt door het risico van permanente schade aan het ruggenmerg of de omliggende zenuwen. Artsen moeten ook rekening houden met uw leeftijd, algehele gezondheid, het type tumor en of het primair is of zich heeft verspreid of uitgezaaid naar uw ruggengraat van elders in uw lichaam.
Behandelingsopties voor de meeste werveltumoren zijn onder meer:
- Toezicht houden. Sommige tumoren kunnen worden ontdekt voordat ze symptomen veroorzaken, vaak wanneer u wordt beoordeeld op een andere aandoening. Als kleine tumoren niet-kankerachtig zijn en niet groeien of op de omliggende weefsels drukken, kan het voldoende zijn om ze zorgvuldig te bekijken. Dit geldt met name voor oudere volwassenen voor wie een operatie of bestralingstherapie speciale risico’s kan opleveren. Tijdens de observatie zal uw arts waarschijnlijk periodieke CT- of MRI-scans aanbevelen met een geschikt interval om de tumor te controleren.
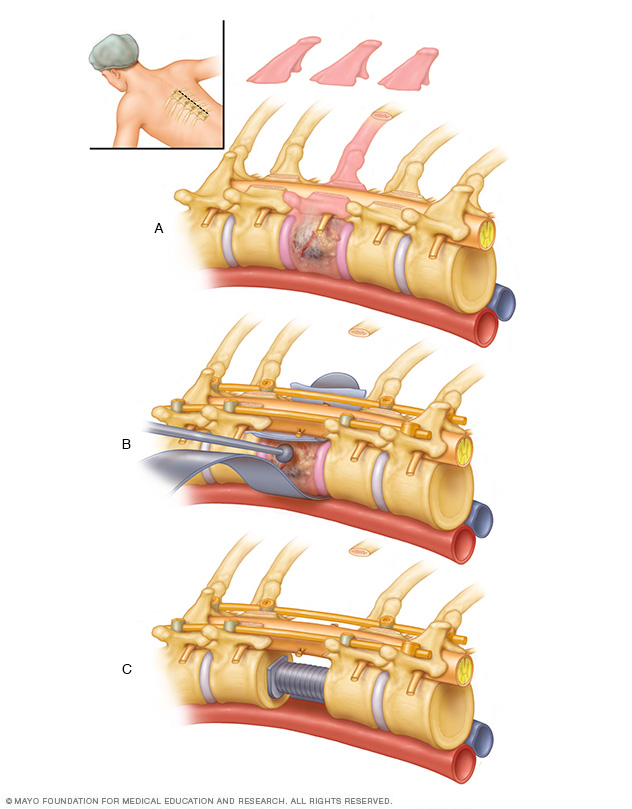
- Chirurgie. Dit is vaak de voorkeursbehandeling voor tumoren die kunnen worden verwijderd met een aanvaardbaar risico op ruggenmerg- of zenuwbeschadiging. Met nieuwere technieken en instrumenten kunnen neurochirurgen tumoren bereiken die ooit als ontoegankelijk werden beschouwd. Soms gebruiken chirurgen een krachtige microscoop bij microchirurgie om het gemakkelijker te maken om een tumor van gezond weefsel te onderscheiden. Artsen kunnen ook de functie van het ruggenmerg en andere belangrijke zenuwen tijdens de operatie volgen, waardoor de kans op letsel wordt geminimaliseerd. In sommige gevallen kan tijdens een operatie een echografie worden gebruikt om tumoren op te breken en de fragmenten te verwijderen. Maar zelfs met de vooruitgang in chirurgische technieken en technologie kunnen niet alle tumoren volledig worden verwijderd. Soms kan een operatie worden gevolgd door bestralingstherapie, chemotherapie of beide. Herstel van een wervelkolomoperatie kan weken of langer duren, afhankelijk van de procedure of complicaties, zoals bloeding en beschadiging van zenuwweefsel.
- Bestralingstherapie. Dit kan worden gebruikt na een operatie om de overblijfselen van tumoren te verwijderen die niet volledig kunnen worden verwijderd, om niet-operabele tumoren te behandelen of om die tumoren te behandelen waarbij een operatie te riskant is. Het kan ook de eerstelijnsbehandeling zijn voor sommige werveltumoren. Stralingstherapie kan ook worden gebruikt om pijn te verlichten wanneer een operatie te riskant is. Medicijnen kunnen enkele van de bijwerkingen van straling, zoals misselijkheid en braken, helpen verlichten. Soms kan uw bestralingstherapie-regime worden aangepast om schade aan het omringende weefsel door de straling te voorkomen en de effectiviteit van de behandeling te verbeteren. Wijzigingen kunnen variëren van het eenvoudig wijzigen van de stralingsdosis tot het gebruik van geavanceerde technieken zoals 3D-conforme stralingstherapie. Een gespecialiseerd type bestralingstherapie, protonenbundeltherapie genaamd, kan ook worden gebruikt om sommige werveltumoren te behandelen, zoals chordomen, chondrosarcomen en sommige vormen van kanker bij kinderen wanneer bestraling van de wervelkolom vereist is. Protonenbundeltherapie kan radioactieve protonen beter op de tumorplaats richten zonder het omliggende weefsel te beschadigen, zoals bij traditionele bestralingstherapie.
- Stereotactische radiochirurgie (SRS). Deze behandeling, die eigenlijk geen operatie is, levert een hoge dosis nauwkeurig gerichte straling op. In SRS gebruiken artsen computers om stralingsbundels nauwkeurig en vanuit meerdere hoeken op tumoren te richten. Er zijn verschillende soorten technologie die in radiochirurgie worden gebruikt om stereotactisch straling af te geven om werveltumoren te behandelen. SRS heeft bepaalde limieten aan de grootte en het specifieke type van de tumoren die kunnen worden behandeld. Maar als het passend is, is het behoorlijk effectief gebleken. Groeiend onderzoek ondersteunt het gebruik ervan voor de behandeling van spinale tumoren. Er zijn echter risico’s – zoals een verhoogd risico op wervelfracturen. Verder onderzoek is nodig om de beste techniek, stralingsdosis en schema voor SRS bij de behandeling van werveltumoren te bepalen.
- Chemotherapie. Chemotherapie is een standaardbehandeling voor veel soorten kanker en gebruikt medicijnen om kankercellen te vernietigen of te voorkomen dat ze groeien. Uw arts kan bepalen of chemotherapie nuttig voor u kan zijn, alleen of in combinatie met andere therapieën. Bijwerkingen kunnen zijn: vermoeidheid, misselijkheid, braken, verhoogd risico op infectie en haaruitval.
- Andere medicijnen. Omdat chirurgie en bestralingstherapie, evenals tumoren zelf, ontstekingen in het ruggenmerg kunnen veroorzaken, schrijven artsen soms corticosteroïden voor om de zwelling te verminderen, hetzij na een operatie of tijdens bestralingsbehandelingen. Hoewel corticosteroïden ontstekingen verminderen, worden ze gewoonlijk slechts gedurende korte perioden gebruikt om ernstige bijwerkingen zoals spierzwakte, osteoporose, hoge bloeddruk, diabetes en een verhoogde vatbaarheid voor infecties te voorkomen.
Alternatieve therapieën
Hoewel er geen alternatieve therapieën zijn waarvan is bewezen dat ze kanker genezen, kunnen sommige alternatieve of aanvullende behandelingsmethoden sommige van uw symptomen helpen verlichten.
Een van die behandelingen is acupunctuur. Tijdens een acupunctuurbehandeling steekt een arts op precieze punten kleine naaldjes in uw huid. Onderzoek toont aan dat acupunctuur kan helpen bij het verlichten van misselijkheid en braken. Acupunctuur kan ook helpen bij het verlichten van bepaalde soorten pijn bij mensen met kanker.
Bespreek de risico’s en voordelen van een aanvullende of alternatieve behandeling die u overweegt te proberen met uw arts. Sommige behandelingen, zoals kruidengeneesmiddelen, kunnen invloed hebben op de medicijnen die u gebruikt.
Omgaan met en ondersteuning
Het kan eng zijn om te weten dat u een werveltumor heeft. Maar u kunt stappen ondernemen om het hoofd te bieden aan uw diagnose. Overweeg om:
- Kom alles te weten over uw specifieke werveltumor. Schrijf uw vragen op en neem ze mee naar uw afspraken. Terwijl uw arts uw vragen beantwoordt, maakt u aantekeningen of vraagt u een vriend of familielid om mee te komen om aantekeningen te maken. Hoe meer u en uw gezin over uw zorg weten en begrijpen, hoe zelfverzekerder u zult zijn als het tijd is om behandelbeslissingen te nemen.
- Krijg ondersteuning. Zoek iemand met wie u uw gevoelens en zorgen kunt delen. Misschien heb je een goede vriend of familielid die goed kan luisteren. Of spreek met een lid van de geestelijkheid of een raadsman.
- Zorg voor jezelf. Kies waar mogelijk voor een gezond dieet dat rijk is aan fruit, groenten en volle granen. Raadpleeg uw arts om te zien wanneer u weer kunt gaan trainen. Zorg voor voldoende slaap zodat u zich uitgerust voelt. Verminder stress in uw leven door tijd te nemen voor ontspannende activiteiten, zoals naar muziek luisteren of in een dagboek schrijven.
Voorbereiden op een afspraak met een dokter
Als u symptomen heeft die vaak voorkomen bij werveltumoren – zoals aanhoudende, onverklaarbare rugpijn, zwakte of gevoelloosheid in uw benen, of veranderingen in uw darm- of blaasfunctie, neem dan onmiddellijk contact op met uw arts.
Nadat uw arts u heeft onderzocht, wordt u mogelijk doorverwezen naar een arts die is opgeleid om kanker (oncoloog), hersen- en ruggenmergaandoeningen (neuroloog, neurochirurg of wervelkolomchirurg) of botaandoeningen (orthopedisch chirurg) te diagnosticeren en te behandelen.
Hier is wat informatie om u voor te bereiden op uw afspraak, en om te weten wat de dokter zal vragen.
Wat je kunt doen
- Schrijf eventuele symptomen op die u heeft ondervonden en voor hoelang.
- Maak een lijst van uw belangrijkste medische informatie, inclusief alle aandoeningen die u heeft en de namen van elk recept en vrij verkrijgbare medicijnen die u gebruikt.
- Let op een familiegeschiedenis van hersentumoren of spinale tumoren, vooral in een eerstegraads familielid, zoals een ouder of broer of zus.
- Neem een familielid of vriend mee. Soms kan het moeilijk zijn om alle informatie die tijdens een afspraak aan u is verstrekt, te onthouden. Iemand die u begeleidt, herinnert zich misschien iets dat u hebt gemist of vergeten.
- Schrijf vragen op om uw arts te vragen.
Vragen die u bij uw eerste afspraak aan uw arts moet stellen, zijn onder meer:
- Wat kan mijn symptomen veroorzaken?
- Zijn er nog andere mogelijke oorzaken?
- Welke soorten tests heb ik nodig? Hebben deze tests een speciale voorbereiding nodig?
- Wat raadt u aan voor de volgende stappen bij het bepalen van mijn diagnose en behandeling?
- Moet ik een specialist zien?
Vragen die u aan een oncoloog of neuroloog kunt stellen, zijn onder meer:
- Heb ik een werveltumor?
- Welk type tumor heb ik?
- Hoe zal de tumor in de loop van de tijd groeien?
- Wat kunnen de gevolgen zijn?
- Wat zijn de doelen van mijn behandeling?
- Ben ik een kandidaat voor een operatie? Wat zijn de risico’s?
- Ben ik een kandidaat voor straling? Wat zijn de risico’s?
- Is er een rol weggelegd voor chemotherapie?
- Welke behandelmethode raadt u aan?
- Als de eerste behandeling niet succesvol is, wat gaan we dan proberen?
- Wat zijn de vooruitzichten voor mijn aandoening?
- Heb ik een second opinion nodig?
Aarzel niet om, naast de vragen die u aan uw arts heeft gesteld, eventuele aanvullende vragen te stellen die tijdens uw afspraak naar voren kunnen komen.
Wat uw arts kan vragen
Uw arts zal u waarschijnlijk een aantal vragen stellen. Door van tevoren over uw antwoorden na te denken, kunt u het meeste uit uw afspraak halen. Uw arts kan vragen:
- Wat zijn je symptomen?
- Wanneer merkte u deze symptomen voor het eerst op?
- Zijn uw symptomen in de loop van de tijd erger geworden?
- Als u pijn heeft, waar lijkt de pijn dan te beginnen?
- Verspreidt de pijn zich naar andere delen van uw lichaam?
- Heeft u deelgenomen aan activiteiten die de pijn zouden kunnen verklaren, zoals een nieuwe oefening of lang tuinieren?
- Heeft u last van zwakte of gevoelloosheid in uw benen?
- Heeft u moeite gehad met lopen?
- Heeft u problemen gehad met uw blaas- of darmfunctie?
- Is er bij u een andere medische aandoening vastgesteld?
- Gebruikt u momenteel vrij verkrijgbare of voorgeschreven medicijnen?
- Heeft u een familiegeschiedenis van niet-kankerachtige of kankerachtige tumoren?
.












Discussion about this post