| Cellulitis | |
|---|---|
 |
|
| Cellulitis van de huid | |
| Specialiteit | Besmettelijke ziekte, dermatologie |
| Symptomen | Rode, hete, pijnlijke plek op de huid, koorts |
| Looptijd | 7-10 dagen |
| Oorzaken | Bacteriën |
| Risicofactoren | Huidbreuk, zwaarlijvigheid, gezwollen benen, ouderdom |
| Diagnostische methode | Gebaseerd op symptomen |
| Differentiële diagnose | Diep-veneuze trombose, stasis dermatitis, erysipelas, ziekte van Lyme, necrotiserende fasciitis |
| Behandeling | Verhoging van het getroffen gebied |
| Medicatie | Antibiotica zoals cephalexin |
| Frequentie | 21,2 miljoen (2015) |
| Sterfgevallen | 16.900 (2015) |
Cellulitis is een bacteriële infectie waarbij de binnenste huidlagen betrokken zijn. Het beïnvloedt specifiek de dermis en het onderhuidse vet. Tekenen en symptomen zijn onder meer een rood gebied dat in de loop van een paar dagen in omvang toeneemt. De randen van het gebied met roodheid zijn over het algemeen niet scherp en de huid kan gezwollen zijn. Hoewel de roodheid vaak wit wordt als er druk wordt uitgeoefend, is dit niet altijd het geval. Het infectiegebied is meestal pijnlijk. Lymfevaten kunnen af en toe betrokken zijn en de persoon kan koorts hebben en zich moe voelen.
De benen en het gezicht zijn de meest voorkomende betrokken plaatsen, hoewel cellulitis op elk deel van het lichaam kan voorkomen. Het been wordt meestal aangetast na een huidbreuk. Andere risicofactoren zijn onder meer zwaarlijvigheid, gezwollen benen en ouderdom. Bij aangezichtsontstekingen is een huidbreuk op voorhand meestal niet het geval. De meest betrokken bacteriën zijn streptokokken en Staphylococcus aureus In tegenstelling tot cellulitis is erysipelas een bacteriële infectie waarbij de meer oppervlakkige huidlagen betrokken zijn, aanwezig met een rood gebied met goed gedefinieerde randen, en wordt vaker geassocieerd met koorts. De diagnose is meestal gebaseerd op de aanwezige tekenen en symptomen, terwijl een celkweek zelden mogelijk is. Voordat een diagnose wordt gesteld, moeten ernstigere infecties, zoals een onderliggende botinfectie of necrotiserende fasciitis, worden uitgesloten.
Behandeling van huidcellulitis wordt meestal gedaan met antibiotica die via de mond worden ingenomen, zoals cephalexine, amoxicilline of cloxacilline. Degenen die ernstig allergisch zijn voor penicilline, kunnen in plaats daarvan erytromycine of clindamycine krijgen. Wanneer methicilline-resistent S. aureus (MRSA) is een probleem, doxycycline of trimethoprim / sulfamethoxazol kan bovendien worden aanbevolen. Er is bezorgdheid over de aanwezigheid van pus of eerdere MRSA-infecties. Het kan nuttig zijn om het geïnfecteerde gebied omhoog te brengen, net als pijnstillers.
Mogelijke complicaties zijn onder meer abcesvorming. Ongeveer 95% van de mensen is beter na 7 tot 10 dagen behandeling. Diegenen met diabetes hebben echter vaak slechtere resultaten. Cellulitis kwam in 2015 voor bij ongeveer 21,2 miljoen mensen. In de Verenigde Staten hebben ongeveer 2 op de 1.000 mensen per jaar een geval van het onderbeen. Cellulitis leidde in 2015 tot ongeveer 16.900 doden wereldwijd. In het Verenigd Koninkrijk was cellulitis de oorzaak van 1,6% van de ziekenhuisopnames.
Tekenen en symptomen
De typische tekenen en symptomen van cellulitis is een gebied dat rood, warm en pijnlijk is. De hier getoonde foto’s zijn van milde tot matige gevallen en zijn niet representatief voor de eerdere stadia van de aandoening.
-
Cellulitis na een schaafwond: Let op de rode strepen langs de arm door betrokkenheid van het lymfestelsel.
-
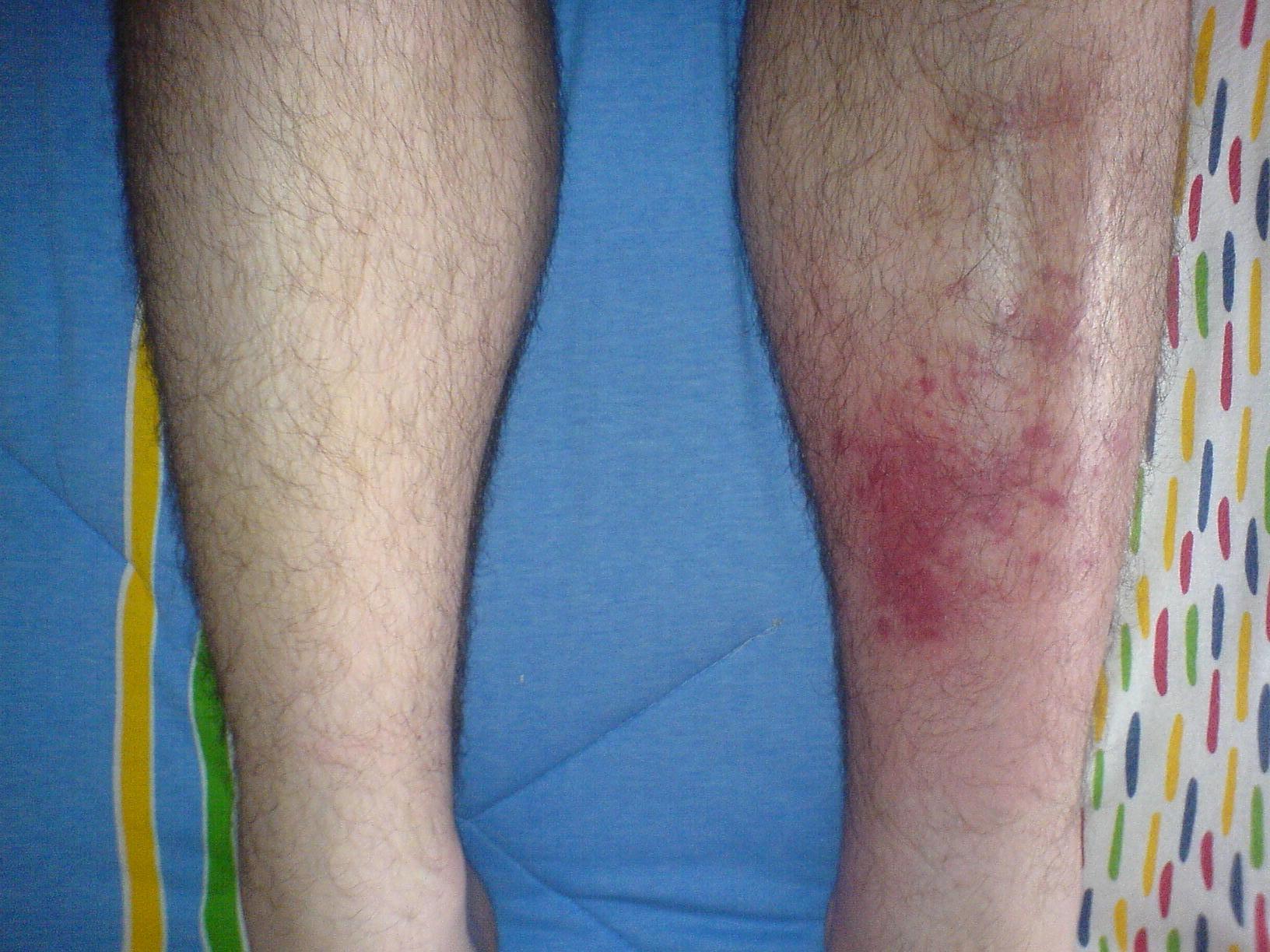
Geïnfecteerd linker scheenbeen in vergelijking met het rechter scheenbeen zonder tekenen van symptomen.
-
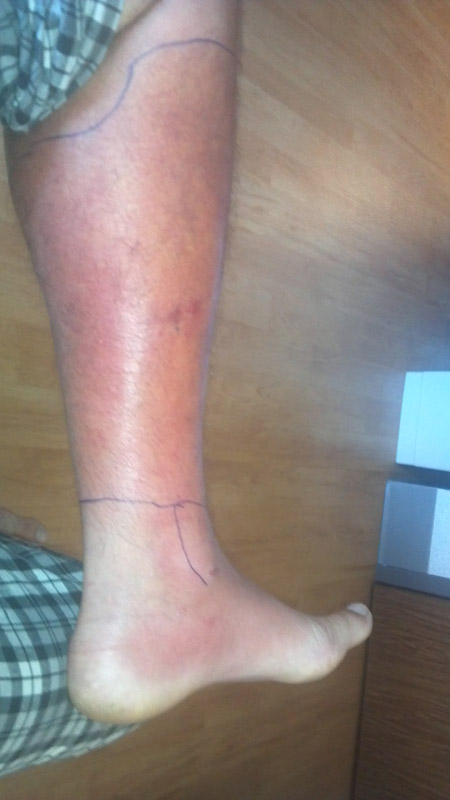
Cellulitis van het been met betrokkenheid van de voet.
Complicaties
Mogelijke complicaties zijn onder meer abcesvorming, fasciitis en sepsis.
Oorzaken
Cellulitis wordt veroorzaakt door bacteriën die het weefsel binnendringen en via huidbreuken infecteren. groep A Streptococcus en Stafylokokken zijn de meest voorkomende oorzaken van de infectie en kunnen bij gezonde personen als normale flora op de huid worden aangetroffen.
Ongeveer 80% van de gevallen van Ludwig’s angina, of cellulitis van de submandibulaire ruimte, wordt veroorzaakt door tandinfecties. Gemengde infecties, veroorzaakt door zowel aëroben als anaëroben, worden vaak geassocieerd met dit type cellulitis. Dit omvat doorgaans alfa-hemolytische streptokokken, stafylokokken en bacteroïdengroepen.
Predisponerende voorwaarden voor cellulitis zijn onder meer een insecten- of spinnenbeet, blaarvorming, een dierenbeet, tatoeages, jeukende huiduitslag, recente operatie, voetschimmel, droge huid, eczeem, het injecteren van medicijnen (vooral subcutane of intramusculaire injectie of wanneer een poging tot intraveneuze injectie ‘mist’ of blaast de ader), zwangerschap, diabetes en zwaarlijvigheid, die de bloedsomloop kunnen beïnvloeden, evenals brandwonden en steenpuisten, hoewel er discussie bestaat over de vraag of kleine voetlaesies bijdragen. Het optreden van cellulitis kan ook in verband worden gebracht met de zeldzame aandoening hidradenitis suppurativa of het ontleden van cellulitis.
Het uiterlijk van de huid helpt een arts bij het stellen van een diagnose. Een arts kan ook bloedonderzoek, een wondkweek of andere tests voorstellen om een bloedstolsel diep in de aderen van de benen uit te sluiten. Cellulitis in het onderbeen wordt gekenmerkt door tekenen en symptomen die lijken op die van diepe veneuze trombose, zoals warmte, pijn en zwelling (ontsteking).
Een rode huid of uitslag kan duiden op een diepere, ernstigere infectie van de binnenste huidlagen. Eenmaal onder de huid kunnen de bacteriën zich snel verspreiden, de lymfeklieren en de bloedbaan binnendringen en zich door het lichaam verspreiden. Dit kan leiden tot griepachtige symptomen met een hoge temperatuur en zweten of erg koud aanvoelen bij trillen, omdat de patiënt niet warm kan worden.
In zeldzame gevallen kan de infectie zich verspreiden naar de diepe weefsellaag die de fasciale voering wordt genoemd. Necrotiserende fasciitis, ook wel door de media “vleesetende bacteriën” genoemd, is een voorbeeld van een diepe-laag-infectie. Het is een medisch noodgeval.
Risicofactoren
Vooral ouderen en mensen met een verzwakt immuunsysteem zijn kwetsbaar voor het oplopen van cellulitis. Diabetici zijn gevoeliger voor cellulitis dan de algemene bevolking vanwege een verzwakt immuunsysteem; ze zijn vooral vatbaar voor cellulitis in de voeten, omdat de ziekte de bloedcirculatie in de benen verstoort, wat leidt tot diabetische voet- of voetzweren. Door een slechte controle van de bloedglucosespiegels kunnen bacteriën sneller groeien in het aangetaste weefsel en wordt een snelle progressie mogelijk als de infectie in de bloedbaan terechtkomt. Neurale degeneratie bij diabetes betekent dat deze zweren mogelijk niet pijnlijk zijn en dus vaak geïnfecteerd raken. Degenen die poliomyelitis hebben gehad, zijn ook vatbaar voor problemen met de bloedsomloop, vooral in de benen.
Immunosuppressiva en andere ziekten of infecties die het immuunsysteem verzwakken, zijn ook factoren die de kans op infectie vergroten. Waterpokken en gordelroos resulteren vaak in blaren die openbreken, waardoor er een opening in de huid ontstaat waardoor bacteriën kunnen binnendringen. Lymfoedeem, dat zwelling van de armen en / of benen veroorzaakt, kan ook een persoon in gevaar brengen.
Ziekten die de bloedcirculatie in de benen en voeten beïnvloeden, zoals chronische veneuze insufficiëntie en spataderen, zijn ook risicofactoren voor cellulitis.
Cellulitis komt ook veel voor bij dichtbevolkte bevolkingsgroepen die hygiënefaciliteiten en gemeenschappelijke woonruimten delen, zoals militaire installaties, slaapzalen op universiteiten, verpleeghuizen, olieplatforms en daklozenopvang.
Diagnose
Cellulitis is meestal een klinische diagnose, die bij veel mensen gemakkelijk kan worden vastgesteld door anamnese en lichamelijk onderzoek alleen, met zich snel uitbreidende gebieden van huidzwelling, roodheid en hitte, die soms gepaard gaan met een ontsteking van regionale lymfeklieren. Hoewel klassiek onderscheiden als een afzonderlijke entiteit van erysipelas door dieper te verspreiden om de onderhuidse weefsels te betrekken, kunnen veel clinici erysipelas classificeren als cellulitis. Beide worden vaak op dezelfde manier behandeld, maar cellulitis geassocieerd met steenpuisten, karbonkels of abcessen wordt meestal veroorzaakt door S. aureus, die van invloed kunnen zijn op behandelbeslissingen, met name de selectie van antibiotica. Huidaspiratie van niet-purulente cellulitis, meestal veroorzaakt door streptokokkenorganismen, is zelden nuttig voor de diagnose en bloedkweken zijn in minder dan 5% van alle gevallen positief.
Het is belangrijk om te evalueren op co-existent abces, aangezien deze bevinding gewoonlijk chirurgische drainage vereist in tegenstelling tot alleen antibiotische therapie. De klinische beoordeling van een abces door artsen kan beperkt zijn, vooral in gevallen met uitgebreide bovenliggende verharding, maar het gebruik van echografie aan het bed, uitgevoerd door een ervaren arts, maakt gemakkelijk onderscheid tussen abces en cellulitis en kan de behandeling in maximaal 56% van de gevallen veranderen. Het gebruik van echografie voor de identificatie van abcessen kan ook geïndiceerd zijn in gevallen van antibioticumfalen. Cellulitis heeft een karakteristiek ‘geplaveid’ uiterlijk dat wijst op onderhuids oedeem zonder een gedefinieerde hypoechoïsche, heterogene vochtophoping die op een abces zou duiden.
Differentiële diagnose
Andere aandoeningen die cellulitis kunnen nabootsen, zijn onder meer diepe veneuze trombose, die kan worden gediagnosticeerd met een echografie van het compressiebeen, en stasis dermatitis, een ontsteking van de huid door een slechte bloedstroom. Tekenen van een ernstigere infectie, zoals necrotiserende fasciitis of gasgangreen, die een onmiddellijke chirurgische ingreep vereisen, zijn onder meer paarse bullae, vervelling van de huid, onderhuids oedeem en systemische toxiciteit. Een verkeerde diagnose kan optreden bij tot 30% van de mensen met een vermoedelijke cellulitis aan de onderste ledematen, wat leidt tot 50.000 tot 130.000 onnodige ziekenhuisopnames en $ 195 tot $ 515 miljoen aan vermijdbare uitgaven voor gezondheidszorg in de Verenigde Staten per jaar. Het is aangetoond dat evaluatie door dermatologen voor gevallen van vermoede cellulitis het aantal verkeerde diagnoses vermindert en de resultaten voor de patiënt verbetert.
Bijbehorende musculoskeletale bevindingen worden soms gerapporteerd. Wanneer het optreedt bij acne conglobata, hidradenitis suppurativa en pilonidale cysten, wordt het syndroom de folliculaire occlusietriade of tetrad genoemd.
De ziekte van Lyme kan een verkeerde diagnose stellen als cellulitis. De kenmerkende roosachtige uitslag komt niet altijd voor bij de ziekte van Lyme (de uitslag heeft mogelijk geen centrale of ringachtige open plek, of verschijnt helemaal niet). Factoren die Lyme ondersteunen, zijn onder meer recente buitenactiviteiten waarbij Lyme vaak voorkomt en uitslag op een ongebruikelijke plaats voor cellulitis, zoals oksel, lies of achter de knie. Lyme kan ook leiden tot neurologische complicaties op de lange termijn. De standaardbehandeling voor cellulitis, cephalexin, is niet bruikbaar bij de ziekte van Lyme. Als het onduidelijk is welke aanwezig is, adviseert de IDSA een behandeling met cefuroximaxetil of amoxicilline / clavulaanzuur, aangezien deze effectief zijn tegen beide infecties.
Preventie van cellulitis
Bij degenen die eerder cellulitis hebben gehad, kan het gebruik van antibiotica toekomstige episodes helpen voorkomen. Dit wordt aanbevolen door CREST voor degenen die meer dan twee afleveringen hebben gehad. Een meta-analyse uit 2017 vond een voordeel van preventieve antibiotica voor recidiverende cellulitis in de onderste ledematen, maar de preventieve effecten lijken af te nemen na het stoppen met antibiotica.
Behandeling van cellulitis
Antibiotica worden meestal voorgeschreven, waarbij het middel wordt geselecteerd op basis van het vermoedelijke organisme en de aan- of afwezigheid van purulentie, hoewel de beste behandelingskeuze onduidelijk is. Als er ook een abces aanwezig is, is chirurgische drainage meestal geïndiceerd, waarbij antibiotica vaak worden voorgeschreven voor co-existerende cellulitis, vooral als deze uitgebreid is. Pijnstilling wordt ook vaak voorgeschreven, maar overmatige pijn moet altijd worden onderzocht, aangezien het een symptoom is van necrotiserende fasciitis. Verhoging van het getroffen gebied wordt vaak aanbevolen.
Steroïden kunnen het herstel versnellen bij mensen die antibiotica gebruiken.
Antibiotica
De keuze voor antibiotica hangt af van de regionale beschikbaarheid, maar een penicillinase-resistente semisynthetische penicilline of een cefalosporine van de eerste generatie wordt momenteel aanbevolen voor cellulitis zonder abces. Een antibioticakuur is in 6 tot 37% van de gevallen niet effectief.
Epidemiologie
Cellulitis leidde in 2015 tot ongeveer 16.900 sterfgevallen wereldwijd, tegen 12.600 in 2005.














Discussion about this post