| Cachexie | |
|---|---|
| Andere namen | Verspilling syndroom |
 |
|
| Processen en mechanismen die verband houden met kankergeassocieerde cachexie | |
| Specialiteit | Oncologie, interne geneeskunde, fysische geneeskunde en revalidatie |
| Symptomen | plotseling gewichtsverlies, veranderde eetsignalen |
| Prognose | erg arm |
| Frequentie | 1% |
| Sterfgevallen | 1,5 tot 2 miljoen mensen per jaar |
Cachexie is een complex syndroom dat verband houdt met een onderliggende ziekte die aanhoudend spierverlies veroorzaakt dat niet volledig ongedaan wordt gemaakt door voedingssupplementen. Een reeks ziekten kan cachexie veroorzaken, meestal kanker, congestief hartfalen, chronische obstructieve longziekte, chronische nierziekte en aids. Systemische ontsteking door deze aandoeningen kan schadelijke veranderingen in het metabolisme en de lichaamssamenstelling veroorzaken. In tegenstelling tot gewichtsverlies door onvoldoende calorie-inname, veroorzaakt cachexie vooral spierverlies in plaats van vetverlies. Diagnose van cachexie kan moeilijk zijn vanwege het ontbreken van goed vastgestelde diagnostische criteria. Cachexie kan verbeteren met behandeling van de onderliggende ziekte, maar andere behandelingsbenaderingen hebben een beperkt voordeel. Cachexie wordt in verband gebracht met een verhoogde mortaliteit en een slechte kwaliteit van leven.
Wat veroorzaakt cachexie?
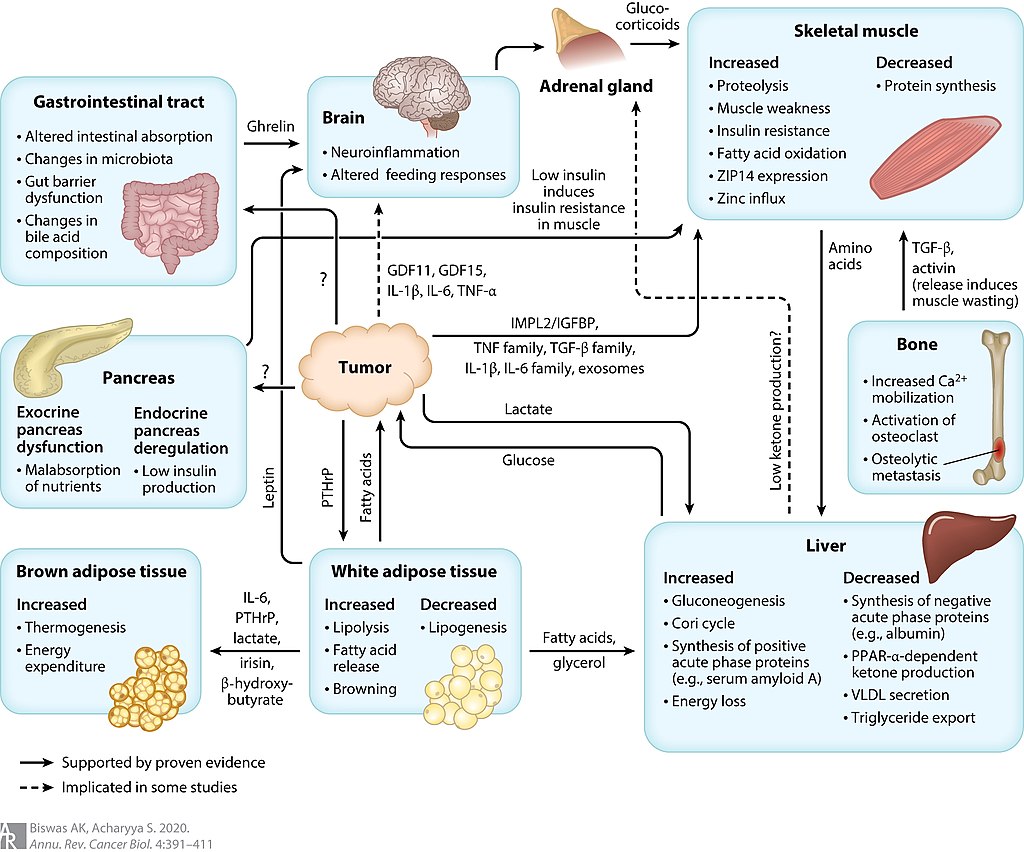
Cachexie kan worden veroorzaakt door verschillende medische aandoeningen, maar wordt meestal geassocieerd met kanker in het eindstadium, bekend als kanker cachexie Ongeveer 50% van alle kankerpatiënten lijdt aan cachexie. Degenen met bovenste gastro-intestinale en pancreaskanker hebben de hoogste frequentie van het ontwikkelen van een cachexisch symptoom. De prevalentie van cachexie stijgt in meer gevorderde stadia en treft naar schatting 80% van de terminale kankerpatiënten.
Congestief hartfalen, AIDS, chronische obstructieve longziekte en chronische nierziekte zijn andere aandoeningen die vaak cachexie veroorzaken. Cachexie kan ook het gevolg zijn van gevorderde stadia van cystische fibrose, multiple sclerose, motorneuronziekte, de ziekte van Parkinson, dementie, tuberculose, meervoudige systeematrofie, kwikvergiftiging, de ziekte van Crohn, reumatoïde artritis en coeliakie, evenals andere systemische ziekten.
Mechanisme van cachexie
Het exacte mechanisme waarmee deze ziekten cachexie veroorzaken, wordt slecht begrepen en is waarschijnlijk multifactorieel met meerdere ziektebanen. Ontstekingscytokines lijken een centrale rol te spelen, waaronder TNF (ook wel ‘cachexine’ of ‘cachectine’ genoemd), interferon-gamma en interleukine 6. Van TNF is aangetoond dat het een direct katabool effect heeft op skeletspieren en vetweefsel via het ubiquitine-proteasoom. pad. Dit mechanisme omvat de vorming van reactieve zuurstofspecies die leiden tot opregulatie van de transcriptiefactor NF-KB. NF-KB is een bekende regulator van de genen die coderen voor cytokinen en cytokinereceptoren. De verhoogde productie van cytokinen induceert proteolyse en afbraak van myofibrillaire eiwitten. Systemische ontsteking veroorzaakt ook een verminderde eiwitsynthese door remming van de Akt / mTOR-route.
Hoewel veel verschillende weefsels en celtypen verantwoordelijk kunnen zijn voor de toename van circulerende cytokines, zijn er aanwijzingen dat tumoren zelf een belangrijke bron zijn van factoren die cachexie bij kanker kunnen bevorderen. Tumor-afgeleide moleculen zoals lipide-mobiliserende factor, proteolyse-inducerende factor en mitochondriale ontkoppelingseiwitten kunnen eiwitafbraak induceren en bijdragen aan cachexie. Ongecontroleerde ontsteking bij cachexie kan leiden tot een verhoogde stofwisseling in rust, waardoor de vraag naar eiwitten en energiebronnen verder toeneemt.
Er zijn ook aanwijzingen voor verandering in de voedingsregelkringen bij cachexie. Hoge niveaus van leptine, een hormoon dat wordt uitgescheiden door adipocyten, blokkeren de afgifte van neuropeptide Y, het krachtigste voedingsstimulerende peptide in het hypothalamische orexigene netwerk, wat leidt tot een verminderde energieopname ondanks de hoge metabole vraag naar voedingsstoffen.
Diagnose van cachexie
Diagnostische richtlijnen en criteria zijn pas onlangs voorgesteld, ondanks de prevalentie van cachexie en verschillende criteria, de belangrijkste kenmerken van cachexie zijn onder meer progressieve uitputting van spier- en vetmassa, verminderde voedselopname, abnormaal metabolisme van koolhydraten, eiwitten en vetten, verminderde kwaliteit van leven , en verhoogde fysieke beperkingen.
Historisch gezien werden veranderingen in lichaamsgewicht gebruikt als de primaire maatstaven voor cachexie, waaronder een lage body mass index en onvrijwillig gewichtsverlies van meer dan 10%. Het gebruik van alleen gewicht wordt beperkt door de aanwezigheid van oedeem, tumormassa en de hoge prevalentie van obesitas bij de algemene bevolking. Op gewicht gebaseerde criteria houden geen rekening met veranderingen in de lichaamssamenstelling, met name verlies van vetvrije massa.
In de poging om een bredere evaluatie van de last van cachexie op te nemen, zijn diagnostische criteria voorgesteld met behulp van beoordelingen van laboratoriumstatistieken en symptomen naast het gewicht. De criteria waren onder meer een gewichtsverlies van minstens 5% in 12 maanden of een lage body mass index (minder dan 22 kg / m2) met ten minste drie van de volgende kenmerken: verminderde spierkracht, vermoeidheid, anorexia, lage vetvrije massa-index of abnormale biochemie (verhoogde inflammatoire markers, anemie, laag serumalbumine). Bij kankerpatiënten wordt cachexie gediagnosticeerd door onbedoeld gewichtsverlies van meer dan 5%. Voor kankerpatiënten met een body mass index van minder dan 20 kg / m2wordt cachexie gediagnosticeerd na een onbedoeld gewichtsverlies van meer dan 2%. Bovendien kan het worden gediagnosticeerd door sarcopenie of verlies van skeletspiermassa.
Laboratoriummarkers worden gebruikt bij de evaluatie van mensen met cachexie, waaronder albumine, prealbumine, C-reactief proteïne of hemoglobine. Laboratoriumstatistieken en afkapwaarden zijn echter niet gestandaardiseerd over verschillende diagnostische criteria. Reactanten in de acute fase (IL-6, IL-1b, tumornecrosefactor-a, IL-8, interferon-g) worden soms gemeten, maar correleren slecht met de resultaten. Er zijn geen biomarkers om mensen met kanker te identificeren die cachexie kunnen ontwikkelen.
Om de ernst van cachexie beter te classificeren, zijn verschillende scoresystemen voorgesteld, waaronder de Cachexia Staging Score (CSS) en Cachexia Score (CASCO). De CSS houdt rekening met gewichtsverlies, subjectieve rapportage van spierfunctie, prestatiestatus, verlies van eetlust en laboratoriumveranderingen om patiënten te categoriseren in niet-cachexie, pre-cachexie, cachexie en refractaire cachexie. De Cachexia SCOre (CASCO) is een andere gevalideerde score die een evaluatie omvat van het verlies en de samenstelling van het lichaamsgewicht, ontsteking, metabole stoornissen, immunosuppressie, fysieke prestaties, anorexia en kwaliteit van leven.
Evaluatie van veranderingen in de lichaamssamenstelling wordt beperkt door de moeilijkheid om spiermassa en gezondheid op een niet-invasieve en kosteneffectieve manier te meten. Beeldvorming met kwantificering van spiermassa is onderzocht, inclusief bio-elektrische impedantie-analyse, computertomografie, Dual-energy X-ray absorptiometrie (DEXA) en magnetische resonantiebeeldvorming, maar deze worden niet algemeen gebruikt.
Definitie van cachexia
Identificatie, behandeling en onderzoek van cachexie zijn historisch beperkt gebleven door het ontbreken van een algemeen aanvaarde definitie van cachexie. In 2011 keurde een internationale consensusgroep een definitie van cachexie goed als “een multifactorieel syndroom dat wordt gedefinieerd door een voortdurend verlies van skeletspiermassa (met of zonder verlies van vetmassa) dat gedeeltelijk maar niet volledig kan worden teruggedraaid door conventionele voedingsondersteuning”.
Cachexie verschilt van gewichtsverlies als gevolg van ondervoeding van malabsorptie, anorexia nervosa of anorexia als gevolg van depressieve stoornis. Gewichtsverlies door onvoldoende calorie-inname veroorzaakt over het algemeen vetverlies vóór spierverlies, terwijl cachexie voornamelijk spierverlies veroorzaakt. Cachexie verschilt ook van sarcopenie, of leeftijdsgebonden spierverlies, hoewel ze vaak naast elkaar bestaan.
Behandeling van cachexie
Het beheer van cachexie hangt af van de onderliggende oorzaak, de algemene prognose en de behoeften van de getroffen persoon. De meest effectieve benadering van cachexie is het behandelen van het onderliggende ziekteproces. Een voorbeeld is de vermindering van cachexie door AIDS door zeer actieve antiretrovirale therapie. Dit is echter vaak niet mogelijk of onvoldoende om het cachexiesyndroom bij andere ziekten om te keren. Benaderingen om spierverlies te verminderen zijn onder meer lichaamsbeweging, voedingstherapieën en medicijnen.
Oefening
Therapie die regelmatige lichaamsbeweging omvat, wordt aanbevolen voor de behandeling van cachexie vanwege de positieve effecten van lichaamsbeweging op de skeletspieren. Personen met cachexie rapporteren over het algemeen lage niveaus van fysieke activiteit en slechts weinigen doen aan een trainingsroutine, vanwege de lage motivatie om te oefenen en de overtuiging dat lichaamsbeweging hun symptomen kan verergeren of schade kan veroorzaken.
Medicijnen
Eetlustremmende medicijnen worden gebruikt om cachexie te behandelen om de voedselopname te verhogen, maar zijn niet effectief in het stoppen van spierverspilling en kunnen nadelige bijwerkingen hebben. Eetlustopwekkende middelen zijn onder meer glucocorticoïden, cannabinoïden of progestagenen zoals megestrolacetaat. Anti-emetica zoals 5-HT3 antagonisten worden ook vaak gebruikt bij kankercachexie als misselijkheid een prominent symptoom is.
Anabole-androgene steroïden zoals oxandrolon kunnen gunstig zijn bij cachexie, maar het gebruik ervan wordt aanbevolen voor maximaal twee weken, aangezien een langere behandelingsduur de bijwerkingen verhoogt. Hoewel voorlopige studies hebben gesuggereerd dat thalidamide nuttig kan zijn, vond een Cochrane-review geen bewijs om een weloverwogen beslissing te nemen over het gebruik van dit medicijn bij kankerpatiënten met cachexie.
Voeding
De verhoogde stofwisseling en onderdrukking van de eetlust die vaak voorkomt bij cachexie, kunnen spierverlies verergeren. Studies met een calorierijke eiwitsuppletie hebben gesuggereerd dat ten minste gewichtsstabilisatie kan worden bereikt, hoewel verbeteringen in de vetvrije massa in deze onderzoeken niet zijn waargenomen.
Supplementen
Toediening van exogene aminozuren is onderzocht om te dienen als een eiwitbesparende metabole brandstof door substraten te verschaffen voor zowel het spiermetabolisme als de gluconeogenese. De vertakte aminozuren leucine en valine kunnen mogelijk de overexpressie van eiwitafbraakroutes remmen. Het aminozuur glutamine is gebruikt als onderdeel van orale suppletie om cachexie om te keren bij mensen met vergevorderde kanker of HIV / AIDS.
β-hydroxy β-methylbutyraat (HMB) is een metaboliet van leucine die werkt als een signaalmolecuul om de eiwitsynthese te stimuleren. Studies lieten positieve resultaten zien voor chronische longziekte, heupfracturen en bij AIDS-gerelateerde en kankergerelateerde cachexie. In veel van deze klinische onderzoeken werd HMB echter gebruikt als onderdeel van een combinatiebehandeling met glutamine, arginine, leucine, eiwitrijkere voeding en / of vitamines, waardoor de beoordeling van de werkzaamheid van alleen HMB beperkt is.
Epidemiologie
Nauwkeurige epidemiologische gegevens over de prevalentie van cachexie ontbreken als gevolg van veranderende diagnostische criteria en onderidentificatie van mensen met de aandoening. Geschat wordt dat cachexie van welke ziekte dan ook naar schatting meer dan 5 miljoen mensen in de Verenigde Staten treft. De prevalentie van cachexie neemt toe en wordt geschat op ongeveer 1% van de bevolking. De prevalentie is lager in Azië, maar vertegenwoordigt door de grotere bevolking een vergelijkbare last. Cachexie is ook een groot probleem in Zuid-Amerika en Afrika.
De meest voorkomende oorzaken van cachexie in de Verenigde Staten volgens de prevalentie van de bevolking zijn: 1) COPD, 2) hartfalen, 3) kankercachexie, 4) chronische nierziekte. De prevalentie van cachexie varieert van 15-60% bij mensen met kanker en stijgt tot naar schatting 80% bij terminale kanker. Dit brede bereik wordt toegeschreven aan verschillen in cachexie-definitie, variabiliteit in kankerpopulaties en timing van diagnose. Hoewel de prevalentie van cachexie bij mensen met COPD of hartfalen lager is (naar schatting 5% tot 20%), verhoogt het grote aantal mensen met deze aandoeningen de totale cachexie-last dramatisch.
Cachexia draagt bij aan aanzienlijk functieverlies en het gebruik van gezondheidszorg. Schattingen op basis van de National Inpatient Sample in de Verenigde Staten suggereren dat cachexie goed was voor 177.640 ziekenhuisopnames in 2016. Cachexie wordt beschouwd als de onmiddellijke doodsoorzaak van veel mensen met kanker, naar schatting tussen 22-40%.













Discussion about this post