Churg-Strauss-syndroom is een aandoening met als kenmerk bloedvatontsteking. Deze ontsteking kan de bloedtoevoer naar organen en weefsels beperken en deze soms permanent beschadigen. Deze aandoening staat ook bekend als eosinofiele granulomatose met polyangiitis.
Astma is het meest voorkomende symptoom van het Churg-Strauss-syndroom. Deze aandoening kan ook andere problemen veroorzaken, zoals allergische rhinitis, huiduitslag, gastro-intestinale bloedingen en pijn en gevoelloosheid in uw handen en voeten.
Het Churg-Strauss-syndroom is zeldzaam en kan niet worden genezen. Uw arts kan u meestal helpen de symptomen onder controle te houden met steroïden en andere krachtige immunosuppressiva.
Symptomen van het Churg-Strauss-syndroom
Het Churg-Strauss-syndroom varieert sterk van persoon tot persoon. Sommige mensen hebben slechts milde symptomen. Andere mensen hebben ernstige of levensbedreigende complicaties.
Ook wel eosinofiele granulomatose met polyangiitis genoemd, het Churg-Strauss-syndroom heeft de neiging om in drie fasen op te treden en wordt steeds erger. Bijna iedereen met het Churg-Strauss-syndroom heeft astma, chronische sinusitis en een verhoogd aantal witte bloedcellen, eosinofielen genaamd. Astma begint gewoonlijk vijf tot negen jaar vóór de diagnose van het Churg-Strauss-syndroom.
Andere symptomen van het Churg-Strauss-syndroom kunnen zijn:
- Allergische rhinitis
- Koorts
- Verlies van eetlust en gewichtsverlies
- Gewrichtspijn en spierpijn
- Vermoeidheid
- Hoest
- Buikpijn en gastro-intestinale bloedingen
- Zwakte, vermoeidheid
- Huiduitslag of huidzweren
- Pijn, gevoelloosheid en tintelend gevoel in uw handen en voeten
- Ernstige buikpijn
- Kortademigheid
- Bloed in uw urine of ontlasting

Wanneer moet je naar een dokter?
U moet een arts raadplegen als u tekenen en symptomen ontwikkelt zoals ademhalingsmoeilijkheden of een loopneus die niet overgaat, vooral als deze gepaard gaat met aanhoudende gezichtspijn. U moet ook een arts raadplegen als u astma of allergische rhinitis heeft die plotseling verergert.
Het Churg-Strauss-syndroom is zeldzaam en het is waarschijnlijker dat deze symptomen een andere oorzaak hebben. Vroege diagnose en behandeling verbeteren het resultaat.
Oorzaken van het Churg-Strauss-syndroom
De oorzaak van het Churg-Strauss-syndroom is grotendeels onbekend. Het is waarschijnlijk dat een combinatie van genen en omgevingsfactoren, zoals allergenen of bepaalde medicijnen, een overactieve reactie van het immuunsysteem veroorzaakt. In plaats van te beschermen tegen binnendringende bacteriën en virussen, richt het immuunsysteem zich op gezond weefsel, waardoor wijdverspreide ontstekingen ontstaan.
Risicofactoren
Mogelijke risicofactoren voor het Churg-Strauss-syndroom zijn onder meer:
- Leeftijd. Gemiddeld worden mensen met het Churg-Strauss-syndroom gediagnosticeerd tussen de 30 en 50 jaar.
- Geschiedenis van astma of neusproblemen. De meeste mensen met de diagnose Churg-Strauss-syndroom hebben een voorgeschiedenis van ernstige neusallergieën, chronische sinusitis of astma.
Complicaties van het Churg-Strauss-syndroom
Het Churg-Strauss-syndroom kan veel organen aantasten, waaronder uw longen, huid, maag-darmstelsel, nieren, spieren, gewrichten en hart. Zonder behandeling kan deze ziekte dodelijk zijn.
Complicaties van het Churg-Strauss-syndroom zijn afhankelijk van de betrokken organen en kunnen zijn:
- Perifere zenuwbeschadiging. Het Churg-Strauss-syndroom kan de zenuwen in uw handen en voeten beschadigen, wat leidt tot gevoelloosheid, branderigheid en functieverlies.
- Huid littekens. De ontsteking kan zweren veroorzaken die littekens kunnen achterlaten.
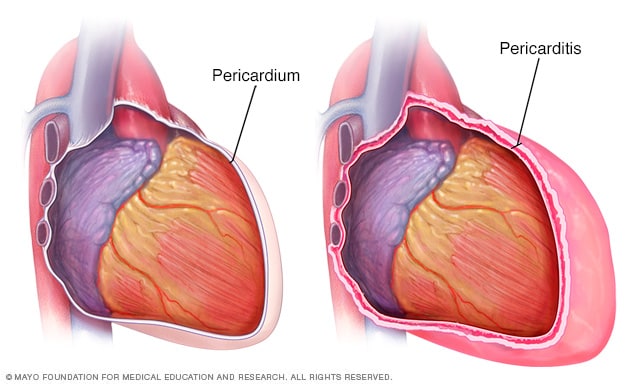
- Hartziekte. Hartgerelateerde complicaties van het Churg-Strauss-syndroom zijn onder meer ontsteking van het membraan rond uw hart, ontsteking van de spierlaag van uw hartwand, hartaanval en hartfalen.
- Nierschade. Als het Churg-Strauss-syndroom uw nieren aantast, kunt u glomerulonefritis ontwikkelen. Deze ziekte belemmert het filtervermogen van uw nieren, wat leidt tot een opeenhoping van afvalproducten in uw bloedbaan.
Diagnose van het Churg-Strauss-syndroom
Geen specifieke test kan het Churg-Strauss-syndroom bevestigen. Omdat de symptomen van het Churg-Strauss-syndroom vergelijkbaar zijn met die van andere ziekten, kan het moeilijk zijn om een diagnose te stellen.
De vroege tekenen en symptomen, zoals astma en sinusitis, komen vrij vaak voor, dus een diagnose kan pas worden bevestigd als de ontsteking ernstige schade aan organen en zenuwen heeft veroorzaakt.
De 6 criteria
Het American College of Rheumatology heeft criteria opgesteld voor het identificeren van het Churg-Strauss-syndroom. Over het algemeen wordt aangenomen dat u het Churg-Strauss-syndroom heeft als u aan vier van de zes criteria voldoet. Deze criteria zijn:
- Astma. De meeste mensen met het Churg-Strauss-syndroom hebben chronische, vaak ernstige astma.
- Hoger dan normaal aantal eosinofielen (een type witte bloedcellen). Eosinofielen vormen normaal gesproken 1% tot 3% van de witte bloedcellen. Een telling hoger dan 10% wordt als abnormaal hoog beschouwd en een sterke indicator van het Churg-Strauss-syndroom.
- Schade aan 1 of meerdere zenuwgroepen. De meeste mensen met het Churg-Strauss-syndroom hebben een soort zenuwbeschadiging die gevoelloosheid of pijn in handen en voeten veroorzaakt.
- Trekplekken of laesies op een röntgenfoto van de borstkas. Deze laesies verplaatsen zich meestal van de ene plaats naar de andere of komen en gaan. Op de röntgenfoto van de borst lijken de laesies op longontsteking.
- Sinus problemen. Een voorgeschiedenis van acute of chronische sinusitis komt vaak voor bij mensen met het Churg-Strauss-syndroom.
- Witte bloedcellen aanwezig buiten uw bloedvaten. Uw arts kan een weefselbiopsie van uw huid of een verwijderde neuspoliep bestellen om te zoeken naar eosinofielen buiten een bloedvat.
Om het Churg-Strauss-syndroom te diagnosticeren, zal de arts waarschijnlijk verschillende tests aanvragen, waaronder:
-
Bloedtesten. Wanneer uw immuunsysteem de eigen cellen van uw lichaam aanvalt, zoals gebeurt bij het Churg-Strauss-syndroom, vormt het eiwitten die auto-antilichamen worden genoemd.
Een bloedtest kan bepaalde auto-antilichamen in uw bloed detecteren die een diagnose van het Churg-Strauss-syndroom kunnen suggereren, maar niet bevestigen. Een bloedtest kan ook het niveau van eosinofielen meten, hoewel andere ziekten, waaronder astma, het aantal van deze cellen kunnen verhogen.
- Beeldvormingstests. Röntgenfoto’s en CT-scans zoeken naar afwijkingen in uw longen en sinussen.
- Biopsie van aangetast weefsel. Als andere tests het Churg-Strauss-syndroom suggereren, kan er een klein stukje weefsel worden weggesneden voor onderzoek onder een microscoop. Het weefsel kan afkomstig zijn van uw longen of een ander orgaan, zoals huid of spieren, om de aanwezigheid van vasculitis te bevestigen of uit te sluiten.
Behandeling van het Churg-Strauss-syndroom
Er is geen remedie voor het Churg-Strauss-syndroom. Maar medicijnen kunnen de symptomen helpen beheersen.
Medicijnen die worden gebruikt om het Churg-Strauss-syndroom te behandelen, zijn onder meer:
-
Corticosteroïden. Prednison, dat ontstekingen vermindert, is het meest voorgeschreven medicijn voor het Churg-Strauss-syndroom. Uw arts kan een hoge dosis corticosteroïden voorschrijven of een verhoging van uw huidige dosis corticosteroïden om uw symptomen snel onder controle te krijgen.
Maar omdat hoge doses corticosteroïden ernstige bijwerkingen kunnen veroorzaken, zal uw arts de dosis geleidelijk verlagen totdat u de kleinste hoeveelheid neemt die uw ziekte onder controle houdt. Zelfs lagere doses die gedurende langere tijd worden ingenomen, kunnen bijwerkingen veroorzaken.
Bijwerkingen van corticosteroïden zijn botverlies, hoge bloedsuikerspiegel, gewichtstoename, staar en moeilijk te behandelen infecties.
-
Andere immunosuppressiva. Voor mensen met milde symptomen kan alleen een corticosteroïd voldoende zijn. Andere mensen hebben een ander immunosuppressivum nodig, zoals cyclofosfamide, azathioprine (Azasan, Imuran) of methotrexaat (Trexall), om de immuunreactie van het lichaam verder te verminderen.
Omdat deze medicijnen het vermogen van uw lichaam om infecties te bestrijden aantasten en andere ernstige bijwerkingen kunnen veroorzaken, zal uw toestand nauwlettend worden gecontroleerd terwijl u ze gebruikt.
- Immuun globuline. Gegeven als een maandelijks infuus, wordt immunoglobuline over het algemeen gegeven aan mensen die niet op andere behandelingen hebben gereageerd. De meest voorkomende bijwerkingen zijn griepachtige symptomen die meestal maar een dag of zo aanhouden. Immuunglobuline is duur en werkt niet voor iedereen.
-
Biologische medicijnen. Geneesmiddelen zoals het onlangs door de Food and Drug Administration goedgekeurde mepolizumab (Nucala), evenals benralizumab (Fasenra) en rituximab (Rituxan), veranderen de reactie van het immuunsysteem en lijken de symptomen te verbeteren en het aantal eosinofielen te verminderen.
Deze medicijnen zijn alleen in kleine onderzoeken bestudeerd en hun veiligheid en effectiviteit op de lange termijn zijn nog onbekend.
Medicamenteuze therapie kan de symptomen van het Churg-Strauss-syndroom verlichten en de ziekte in remissie brengen. Maar terugval komt vaak voor.
Uw arts zal waarschijnlijk regelmatig bloed- en andere tests uitvoeren om uw toestand en uw reactie op de medicijnen die u gebruikt te controleren.
Zorg thuis
Langdurige behandeling met prednison kan een aantal bijwerkingen veroorzaken. U kunt deze problemen minimaliseren door de volgende dingen te doen:
- Bescherm je botten. Vraag uw arts hoeveel vitamine D en calcium u nodig heeft in uw dieet en bespreek of u supplementen moet nemen.
- Oefeningen doen. Lichaamsbeweging kan u helpen een gezond gewicht te behouden, wat belangrijk is wanneer u corticosteroïden gebruikt die gewichtstoename kunnen veroorzaken. Krachttraining en gewichtdragende oefeningen zoals wandelen en joggen helpen ook om de gezondheid van de botten te verbeteren.
- Stop met het roken van tabak. Dit is een van de belangrijkste dingen die u kunt doen voor uw algehele gezondheid. Roken veroorzaakt niet alleen ernstige gezondheidsproblemen, maar verergert ook de problemen die u heeft en kan de bijwerkingen van medicijnen vergroten.
- Eet gezond. Steroïden kunnen een hoge bloedsuikerspiegel en uiteindelijk diabetes type 2 veroorzaken. Eet voedingsmiddelen die helpen de bloedsuikerspiegel stabiel te houden, zoals fruit, groenten en volle granen.
Omgaan en ondersteunen
Hier zijn enkele suggesties voor het omgaan met het Churg-Strauss-syndroom:
- Leer jezelf. Als u op de hoogte bent van de ziekte, kunt u zich voorbereiden op het omgaan met complicaties of recidieven.
- Bouw een ondersteuningssysteem. Familie en vrienden kunnen enorm helpen. Misschien wilt u ook praten met een counselor of medisch maatschappelijk werker die bekend is met de ziekte. Of misschien vindt u het nuttig om met andere mensen met het Churg-Strauss-syndroom te praten.
Voorbereiding van een afspraak met uw arts
Als u tekenen en symptomen heeft die veel voorkomen bij het Churg-Strauss-syndroom, maak dan een afspraak met uw arts. Vroege diagnose en behandeling verbeteren de prognose van deze ziekte aanzienlijk.
Als uw huisarts het Churg-Strauss-syndroom vermoedt, zal de arts u waarschijnlijk doorverwijzen naar een arts die gespecialiseerd is in aandoeningen die bloedvatontsteking (vasculitis) veroorzaken, zoals een reumatoloog of immunoloog. U kunt ook een longarts bezoeken, aangezien Churg-Strauss uw luchtwegen aantast.
Hier is wat informatie om je voor te bereiden op je afspraak.
Vraag bij het maken van een afspraak vooraf of u iets moet doen, zoals uw dieet beperken. Vraag ook of u na uw tests ter observatie bij uw arts moet blijven.
Schrijf de volgende informatie op:
- Uw symptomen en wanneer ze begonnen, zelfs de symptomen die geen verband lijken te houden met het Churg-Strauss-syndroom
- Belangrijke medische informatie, inclusief andere medische aandoeningen waarbij bij u de diagnose is gesteld
- Alle medicijnen, vitamines en andere supplementen die u neemt, inclusief doseringen
- Vragen om uw arts te vragen
Als u andere artsen heeft gezien voor uw ziekte, neem dan een brief mee met een samenvatting van hun bevindingen en kopieën van recente röntgenfoto’s van de borstkas of röntgenfoto’s van de sinussen. Neem een familielid of een vriend mee om u te helpen herinneren aan de informatie die u ontvangt.
Basisvragen om uw arts te vragen zijn:
- Wat is de meest waarschijnlijke oorzaak van mijn ziekte?
- Wat zijn andere mogelijke oorzaken?
- Welke diagnostische onderzoeken heb ik nodig?
- Welke behandelmethode raden jullie aan?
- Welke veranderingen in het leven kan ik aanbrengen om mijn symptomen te verminderen of te beheersen?
Wat uw arts kan vragen
Uw arts kan u deze vragen stellen:
- Zijn uw symptomen, met name aan astma gerelateerde symptomen, in de loop van de tijd verergerd?
- Zijn uw symptomen onder meer kortademigheid of piepende ademhaling?
- Zijn uw symptomen inclusief sinusproblemen?
- Zijn uw symptomen gastro-intestinale problemen, zoals misselijkheid, braken of diarree?
- Heeft u gevoelloosheid, pijn of zwakte in een arm of been?
- Ben je afgevallen zonder te proberen?
- Is bij u een andere medische aandoening vastgesteld, waaronder allergieën of astma?









Discussion about this post