Pijn in de bovenste buik na het eten is een veel voorkomend gezondheidsprobleem. Na het eten ervaren sommige mensen een brandend gevoel in de bovenbuik, met name achter de borstbeen en zich soms naar de keel verspreiden. Andere mensen melden na het eten een gevoel van buikgeblazenheid en een milde pijn in de bovenbuik. Sommige mensen voelen een stekende pijn in de bovenbuik of buikkrampen of gorgelend gevoel na het eten. Bovendien melden sommige andere mensen dat ze na het eten een doffe pijn in de bovenbuik voelen. Bovenste buikpijn na het eten varieert in intensiteit en duur van persoon tot persoon. De pijn of ongemak kan het gevolg zijn van verschillende onderliggende ziekten, variërend van mild tot ernstig. Hier zijn veel voorkomende oorzaken van buikpijn in de bovenste buik na eten, diagnostische methoden en behandelingsopties.
Veel voorkomende oorzaken van buikpijn na het eten
Bovenbuikpijn is de pijn of ongemak die zich in het gebied net onder de ribbenkast voelde. Deze pijn kan worden geassocieerd met verschillende organen, waaronder de maag, lever, alvleesklier en galblaas. Wanneer deze pijn na het eten plaatsvindt, geeft dit vaak aan dat er iets mis is gegaan met het spijsverteringsproces.
De pijn kan saai of scherp of krampachtig zijn, of als een brandend gevoel, en kan onmiddellijk na een maaltijd of 1-2 uur later voorkomen. Het is belangrijk om factoren te overwegen, zoals het type gegeten voedsel, de timing van pijn en andere symptomen om de oorzaak te identificeren. Hieronder staan veel voorkomende oorzaken.
1. Gastritis (ontsteking van de maagwand)
Gastritis treedt op wanneer de maagvoering ontstoken wordt, vaak als gevolg van infectie, overmatig alcohol drinken of het langdurige gebruik van niet-steroïde ontstekingsremmende medicijnen (NSAID’s). Deze ontsteking kan het spijsverteringsproces verstoren en tot pijn leiden, vooral na het eten, wanneer de maagzuurproductie wordt gestimuleerd.
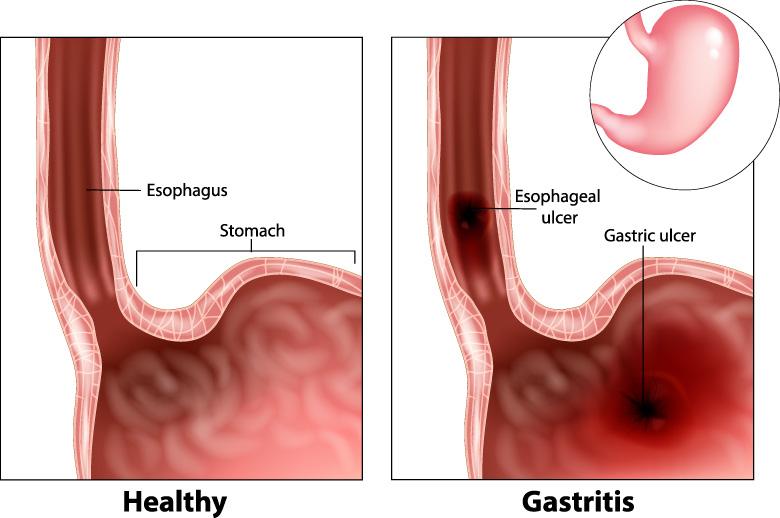
Symptomen: veel voorkomende symptomen zijn brandende pijn in de bovenbuik, misselijkheid, braken en indigestie. De pijn is vaak erger na het eten.
Diagnose: artsen diagnosticeren gastritis door een combinatie van medische geschiedenis, lichamelijk onderzoek en tests zoals een bovenste endoscopie, bloedtesten en een ademtest om te zoeken naar Helicobacter pylori -infectie.
Behandeling: Gastritis wordt meestal behandeld met medicijnen zoals protonpompremmers (PPI’s) of H2 -blokkers om maagzuur, antibiotica te verminderen als Helicobacter Pylori -bacterie aanwezig is en irriterende stoffen zoals alcohol en NSAID’s vermijden.
2. Peptische zweren
Peptische zweren zijn open zweren die zich ontwikkelen op de binnenvoering van de maag of het bovenste deel van de dunne darm (duodenum). De primaire oorzaak van maagzweren is infectie met Helicobacter Pylori-bacteriën of het langdurige gebruik van NSAID’s. Wanneer voedsel de maag binnenkomt en de zure productie stimuleert, kan het zuur de zweer irriteren, waardoor pijn wordt veroorzaakt.
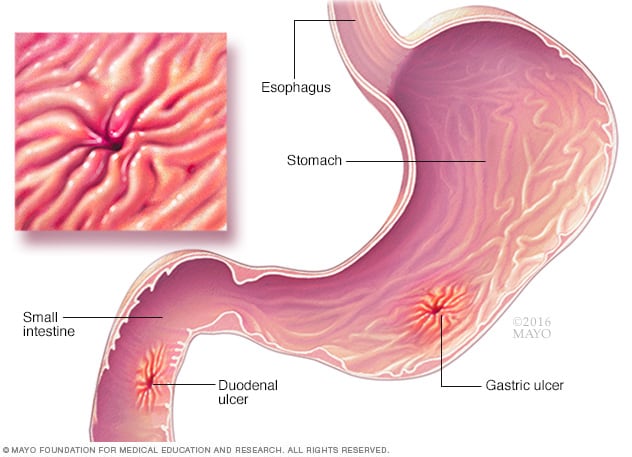
Symptomen: pijn veroorzaakt door maagzweren treedt meestal op 1-2 uur na het eten of ’s nachts. De pijn wordt vaak beschreven als een brandend of knagende sensatie in de bovenbuik, vaak verlicht door het eten of nemen van antacida.
Diagnose: diagnose wordt bevestigd door endoscopie, waardoor directe visualisatie van de zweer en bloedtest of ademtest mogelijk is om te zoeken naar Helicobacter pylori -infectie.
Behandeling: maagzweren worden behandeld met protonpompremmers, H2 -blokkers en antibiotica (voor Helicobacter Pylori). Het vermijden van alcohol drinken, tabak roken en kruidig voedsel is ook belangrijk voor het beheren van symptomen.
3. Galblaasziekte (cholecystitis of galstenen)
De galblaas slaat gal op, wat helpt bij de vertering van vetten. Wanneer een persoon een vette maaltijd eet, laat de galblaas gal vrij om de spijsvertering te helpen. Als de galblaas ontstoken raakt (cholecystitis) of als galstenen de galwegen blokkeren, kan dit proces intense pijn veroorzaken, vooral na het eten.
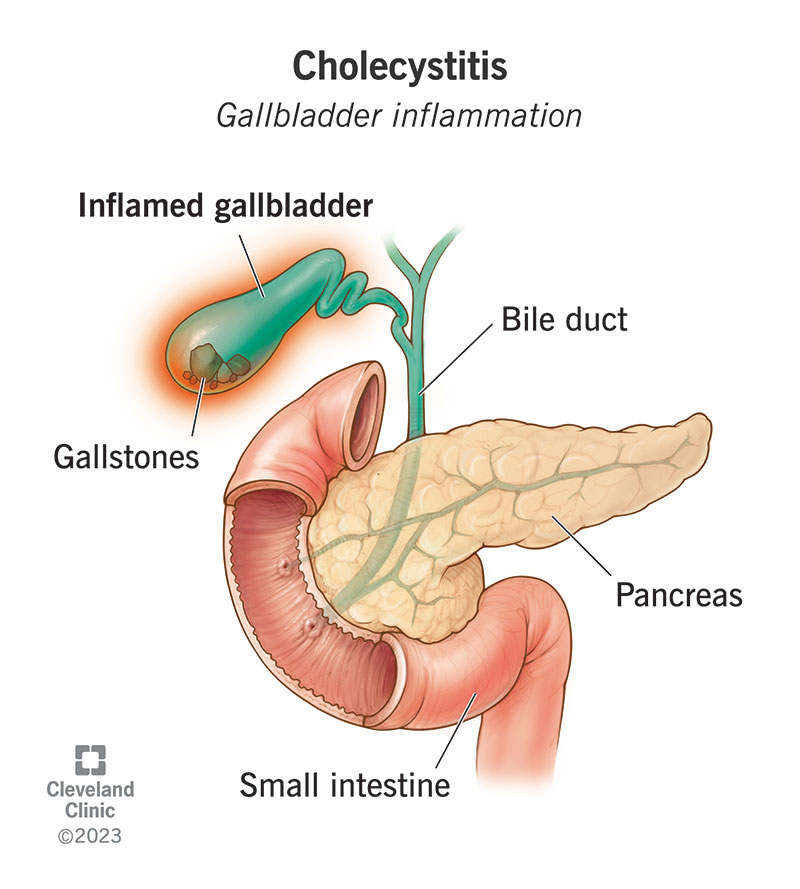
Symptomen: Symptomen zijn onder meer scherpe pijn in de buik rechtsboven, vaak stralend naar de achterkant of rechterschouder. De pijn wordt meestal geactiveerd door vette voedingsmiddelen te eten. Andere symptomen kunnen misselijkheid, braken en koorts zijn.
Diagnose kan worden gesteld door beeldvormingstests zoals een echografie, CT -scan of HIDA -scan.
Behandeling: behandeling hangt af van de ernst van de aandoening. Galstenen kunnen chirurgische verwijdering van de galblaas (cholecystectomy) vereisen. In gevallen van ontsteking kunnen antibiotica en pijnbeheer nodig zijn.
4. Zure reflux of gastro -oesofageale refluxziekte (GERD)
Zure reflux treedt op wanneer maagzuur terug stroomt in de slokdarm, waardoor irritatie en ongemak veroorzaakt. Na het eten produceert de maag meer zuur, wat de symptomen kan verergeren. GERD is een chronische vorm van zure reflux die kan leiden tot ontsteking en schade van de slokdarmwand.
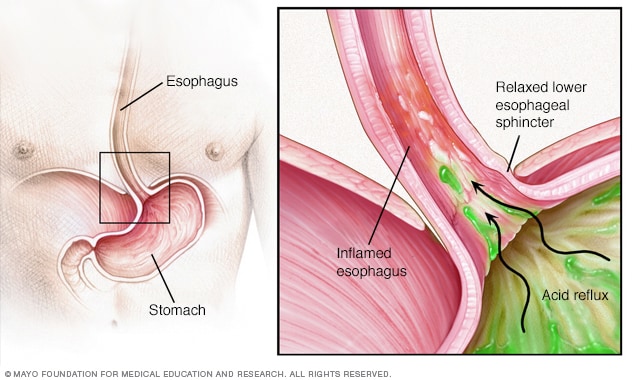
Symptomen: symptomen zijn brandend maagzuur, regurgitatie van voedsel of zure vloeistof, pijn op de borst en een gevoel van een brok in de keel. Deze symptomen kunnen na de maaltijd verergeren.
Diagnose: GERD wordt meestal gediagnosticeerd op basis van symptomen en een bovenste endoscopie om te controleren op slokdarmschade. Een 24-uurs pH-monitoringtest kan ook helpen om zure reflux te bevestigen.
Behandeling: behandeling omvat levensstijlaanpassingen (bijvoorbeeld het vermijden van grote maaltijden, langzaam eten en het vermijden van trigger -voedingsmiddelen), antacida, H2 -blokkers en protonenpompremmers. In ernstige gevallen kan chirurgie (fundoplication) worden aanbevolen.
5. Pancreatitis
Pancreatitis kan plotseling (acuut) of na verloop van tijd optreden (chronisch). Deze ziekte wordt vaak veroorzaakt door alcoholgebruik, galstenen of hoge niveaus van triglyceriden. Wanneer de alvleesklier ontstoken wordt, kunnen spijsverteringsenzymen in omliggende weefsel lekken, waardoor intense pijn veroorzaakt, vooral na het eten.
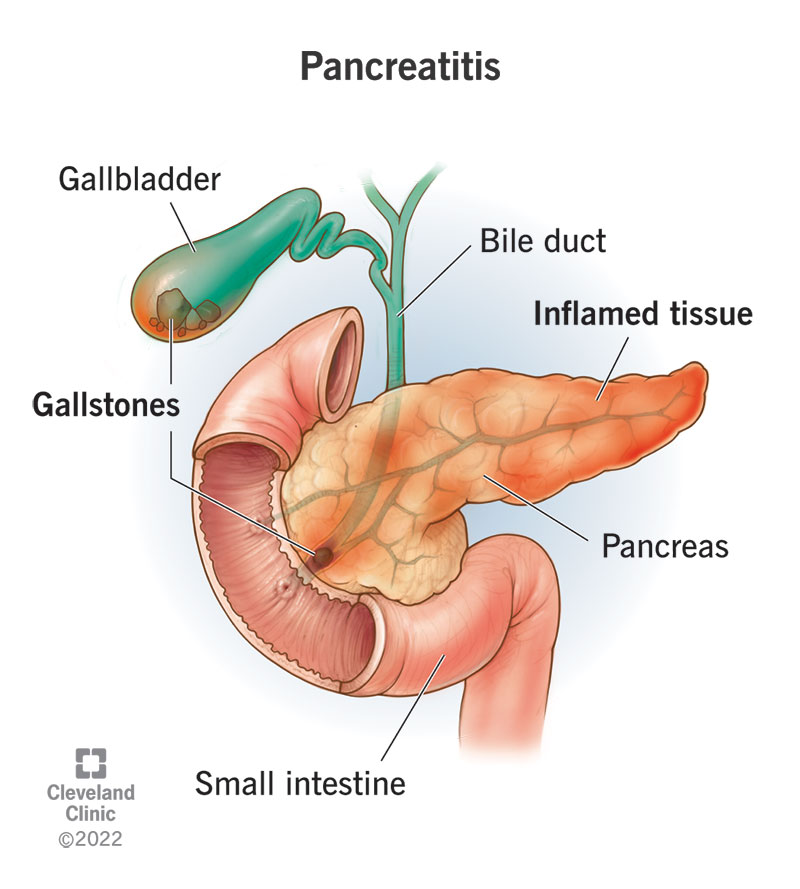
Symptomen: de pijn veroorzaakt door pancreatitis is vaak ernstig en kan worden gevoeld in de bovenbuik, stralend naar achteren. Andere symptomen zijn misselijkheid, braken en koorts.
Diagnose: diagnose wordt typisch gesteld door bloedtests die verhoogde pancreasenzymen (amylase en lipase) vertonen, en beeldvormingstests zoals een CT -scan of echografie.
Behandeling: pancreatitis wordt meestal behandeld met ziekenhuisopname, vasten om de alvleesklier te laten rusten, intraveneuze vloeistoffen en pijnbeheer. In gevallen van chronische pancreatitis kunnen levensstijlveranderingen, enzymsupplementen en soms chirurgie nodig zijn.
6. Functionele dyspepsie
Functionele dyspepsie, ook bekend als niet-ulcer-maagpijn, is chronische indigestie zonder een identificeerbare oorzaak. Men denkt dat deze aandoening het gevolg is van abnormale motiliteit of gevoeligheid van de maag en darmen.
Symptomen: symptomen zijn buikgeblazenheid, volheid, misselijkheid en pijn of ongemak in de bovenbuik, vaak geactiveerd of verergerd door eten.
Diagnose: functionele dyspepsie wordt gediagnosticeerd door andere aandoeningen uit te sluiten, omdat er geen specifieke tests voor zijn. Artsen kunnen bloedtesten, echografie of endoscopie uitvoeren om andere oorzaken uit te sluiten.
Behandeling: behandeling omvat meestal dieetveranderingen, stressbeheer en medicijnen zoals protonpompremmers, H2 -blokkers en prokinetische middelen om de motiliteit van de maag te verbeteren.
7. Lactose -intolerantie
Lactose -intolerantie treedt op wanneer het lichaam voldoende lactase mist – het enzym dat verantwoordelijk is voor het afbreken van lactose, een suiker in zuivelproducten. Na het consumeren van zuivelproducten kan de onverteerde lactose fermenteren in de darm, wat leidt tot buik opgeblazen en ongemak.
Symptomen: Symptomen zijn onder meer buikgeblazenheid, diarree en kramppijn in de bovenbuik, die vaak 30 minuten tot 2 uur na het consumeren van zuivelproducten.
Diagnose: diagnose wordt meestal bevestigd door een waterstof ademtest, waarbij patiënten een lactose-bevattende oplossing drinken en hun adem wordt getest op verhoogde niveaus van waterstof. Waterstof wordt geproduceerd door bacteriën die onverteerde lactose fermenteren.
Behandeling: behandeling vermijdt lactose-bevattende voedingsmiddelen of het gebruik van lactasesupplementen om de spijsvertering te ondersteunen.
Wanneer moet u naar een dokter gaan?
Ongeveer 11% van de bevolking van ons land ervaart vaak na het eten bovenste buikpijn. Dit probleem komt vaker voor bij jongeren, met name die van 18 tot 28 jaar.
Bovenste buikpijn na het eten duidt niet altijd op een ernstige aandoening. Als de pijn echter volhardend, ernstig of vergezeld is van andere symptomen zoals koorts, braken, onbedoeld gewichtsverlies of slikproblemen, moet u een zorgverlener raadplegen voor een nauwkeurige evaluatie.





















Discussion about this post